Терминът регенерация има латински произход. Означава възраждане - увредените под действието на различни фактори органи, тъкани и клетки се заместват от нови клетки и тъкани. При този процес в повечето случаи освен анатомичната цялост на органа се възстановява и неговата функция. Колкото по-високоразвит е един животински вид, толкова по-малки са неговите регенеративни способности. Така например човешката нервна тъкан и сърдечномускулните клетки са загубили способността си да се делят и на практика техните регенеративни способности са нулеви; някои безгръбначни животни пък притежават способността да възстановяват напълно загубени части от тялото си - саламандрите регенерират ампутирани крайници за около четири седмици, като за същото време се възстановява и горният централен резец на плъх. При някои тъкани регенерацията се осъществява чрез клетъчно делене, докато при други, които са по-високоспециализирани, регенерацията се осъществява за сметка на увеличаване на броя и размерите на ултраструктурните елементи в съседните, неувредени клетки. Поради това се счита че в хода на еволюцията регенеративните способности на клетки и тъкани не са изчезнали, а са придобили други, вътреклетъчни форми за възстановяване.
С оглед на това че всяка оперативна намеса представлява травма по отношение на организма, е важно всеки хирург да има задълбочени познания по отношение на заздравителните процеси. Същото твърдение е напълно валидно и за общопрактикуващите зъболекари - през последните години много от тях започват да поставят зъбни импланти, а имплантирането на винтов имплант в костните тъкани на челюстите е последвано от бърз или по-бавен оздравителен процес. При наличие на съответните познания и клиничен опит отклоненията в нормалния заздравителен процес могат да бъдат своевременно диагностицирани и при необходимост да се предприемат необходимите лечебни мероприятия. При всички отклонения от нормалното протичане на оздравителния процес има един важен принцип - необходимо е да се предприемат по възможност по-ранни лечебни мерки, тъй като първоначално възпалителният процес е локализиран само в пределите на меките тъкани - перимукозит. При липса на лечение той преминава в периимплантит - костна резорбция с хроничен възпалителен процес, който понякога може и да екзацербира и да се трансформира дори в абсцес или флегмон. Повече информация за костната регенерация можете да откриете в тази секция на нашия сайт; познаването на регенеративните процеси е от ключово значение за всяка една област на медицината, не само за лицево - челюстната хирургия, поради което и нашият екип отдели доста време и усилия да систематизира цялото натрупано познание, до което имаме достъп благодарение на нашия клиничен опит и на различни литературни източници. Повече информация за нас...
Организмите се увреждат от много и различни фактори. Може би най-чести са механичните - те са травматични (рани на меките тъкани или костни фрактури) или ятрогенни (в резултат на оперативна интервенция). При оперативните намеси и до днес е необходимо да се спазва един принцип, който е установен от най-древни времена, когато латинският език е бил езикът на всички образовани хора от всяка една област на човешкото познание - primum non nocere! Преведно на български, това означава че преди всичко не бива да се вреди - сумарният ефект от всяка една оперативна намеса би трябвало да е положителен; крайната полза от нея трябва да надвишава вредния ефект от оперативната травма, дори да се касае за банална зъбна екстракция.
Освен това се срещат физични, химични или биологични фактори, които могат да предизвикат локално увреждане с некроза и загуба на тъкани. Химични фактори са различните киселини и основи, които при попадане върху меките тъкани и костите предизвикват различни по дълбочина и тежест некрози. Особено опасно е попадането на основа върху меките тъкани; тъй като киселината предизвиква коагулационна некроза, нейното действие има известен самоограничаващ се ефект в дълбочина. Основата обаче предизвиква коликвационна некроза - тъканите отпадат поради ликвификацията им, при което нови и нови порции от увреждащия агент проникват в дълбочина и некрозата е несравнимо по-голяма като обем. Биологичните увреждащи агенти са различни бактерии, вируси и паразити, които предизвикват остри и хронични възпалителни реакции. Сами по себе си някои продукти от метаболизма на микроорганизмите имат локален и общо изразен увреждащ ефект; допълнително увреждане обаче се получава при развитието на възпалителна реакция от страна на организма. Възпалителната реакция има за целта да елиминира микроорганизма, но тя в никой случай не представлява съвършен биохимичен и биологичен процес - винаги е налице и патологичен компонент, понякога изразен по-силно, а понякога по-слабо. Патологичният компонент на възпалителната реакция уврежда собствените тъкани, клетки и органи на тялото; понякога това увреждане е транзиторно и чисто функционално, докато в други случаи може да се отключи тежка автоимунна реакция, която да доведе до необратими органични увреждания, които остават до края на живота.
Съществува и още един механизъм на увреждане на тъканите - развитие на локална исхемия като следствие от инфаркт (съдова некроза). Безспорно най-опасни са сърдечните и мозъчните инфаркти, но на практика може да се наблюдава локална исхемия при всеки един орган или тъкан в човешкия организъм - бял дроб, бъбрек, слезка или единичен крайник.
Възстановяването на увредените органи и тъкани може да се осъществи по два начина - пълна и непълна регенерация. Пълната регенерация се нарича още реституция и се осъществява чрез пролиферация на клетките до пълното възстановяване на органа в неговата анатомична и функционална цялост до момента отпреди увреждането. Непълната регенерация пък се изразява в разрастване на клетки от стромата на органа (фибробласти, капиляри и други) и заместване на дефекта от съединителна тъкан. Този начин на възстановяване обаче не води до нормализиране на функцията на органа, тъй като специализираните клетки се заместват от съдинителна тъкан (цикатрикс). При непълна регенерация може да се развие регенераторна хипертрофия - увеличаване на размера на клетките, разположени около зоната на увреждането и съответно на регенерацията. Тя се осъществява, както вече беше споменато, за сметка на вътреклетъчните ултраструктурни елементи. Много показателен пример за това е хипертрофията на кардиомиоцитите около цикатрикс в сърдечния мускул, получен след инфаркт на миокарда. Типът на оздравителния процес, който ще протече в органа или тъканта, се определя от три основни фактора - вида на тъканта и регенераторния капацитет на органа, характера и тежестта на увреждането и промените в екстрацелуларния матрикс. Така например при повърхностни увреждания на кожата може да се стигне до пълно възстановяване чрез регенерация на специализираните епителни клетки; в други случаи заздравителният процес протича изцяло с разрастване на съединителна тъкан, а в трети случаи е налице смесен механизъм - съчетава се регенерацията и на специализирани клетки, и на съединителна тъкан.
Най-подходящ пример за възстановяване при увреждане на органи представлява черният дроб. При нормални условия хепатоцитите са загубили своята способност за делене. При наличие на увреждане обаче те могат да възстановят тази способност и да започнат да се делят. Така например при хепатоцелуларен карцином може да се извърши резекция на част от черния дроб - дори до 80 % от обема му, след което останалите хепатоцити започват да се делят и възстановяват липсващия обем на органа. При чернодробни трансплантации донорът не губи своя черен дроб, а само част от него - което не представлява проблем за живота му и поради това например родители биха могли безпроблемно да бъдат донори за чернодробни трансплантации на своите деца. При масивни зонални некрози на хепатоцитите стромата колабира и на мястото на загинали паренхим разраства съединителна тъкан; при малки, точковидни увреждания, хепатоцитите по съседство започват да се делят и се стига до пълното възстановяване на архитектониката на органа. Най-лошо е положението при хроничен възпалителен процес - тогава от една страна регенерират хепатоцити, като се образуват регенераторни възли, а от друга около тях разрастват фиброзни повлекла, като по този начин се оформя хистопатологичната картина на чернодробна цироза. Основен проблем е разрастването на съединителната тъкан - тя влошава кръвоснабдяването на все повече хепатоцити по съседство, те некротизират и на тяхно място се разрастват нови количества съединителна тъкан. Поради това веднъж започнал, този процес се самоподдържа и продължава все повече и повече напред във времето - това е един показателен пример за това как дори и Природата (а според креационистите - Бог) не е създала съвършена система (човешкия организъм), какво остава за всичко, създадено от човека!Повече подробности за регенерацията на чернодробната тъкан можете да прочетете по-долу в настоящата страница.
При пълната регенерация специализираните клеткина органа пролиферират и възстановяват напълно липсващата част - както вече беше описано. В някои органи клетките достигат края на своя жизнен цикъл, умират, десквамират се и чрез непрекъсната ежедневна пролиферация се заместват от нови, жизнеспособни клетки. Този процес се означава като физиологична регенерация и се осъществява през целия живот на организма. Самите клетки са генетично програмирани за непрекъснато обновяване - пролиферацията им е под строг контрол, като по този начин техният брой остава постоянен. Опасната ситуация настъпва в момента, в който се нарушат регулаторните механизми - започва непрекъсната, безконтролна пролиферация, което не е нищо друго освен тумор (неопластичен процес). В други органи и тъкани клетките имат по-продължителен живот, незначителна част от тях умират и поради липсата на потребност от нови клетки митози се наблюдават рядко. Поради това колкото по-склонни са клетките на един орган към делене, толкова по-голям е малигненият потенциал на тумора с произход от този орган при евентуалното му възникване. Така например карциномите, които имат епителен произход, в най-общия случай имат доста по-агресивно биологични поведение например от фибросаркомите. Епителът подлежи на непрекъсната регенерация и поради това клетките му се делят непрекъснато дори и при нормални условия. Костната тъкан също се обновява непрекъснато, но с много по-малка скорост; невроните на главния мозък на практика не се делят и поради това в човешката патология няма описан тумор, който произхожда от централномозъчните нервни клетки. Всички тумори на нервната тъкан водят началото си от помощните клетки на нервната система, които носят названието невроглия.
Съществуват доста тъкани, чиито клетки напълно са загубили своята способност за делене и при наличие на увреждане дефектът в тях се замества от съединителна тъкан. Както вече беше споменато, такива са невроните, клетките на напречнонабраздената мускулатура и кардиомиоцитите. В зависимост от растежния потенциал в организмите на бозайниците се наблюдават три типа клетки - лабилни, стабилни и перманентни. При лабилните повече от 1.5 % от всички клетки непрекъснато са в състояние на митоза. Те имат висока пролиферативна активност, при нормални условия се размножават непрекъснато в живия организъм и по този начин заместват завършилите живота си клетки. Лабилни са клетките на лигавиците на дихателните пътища, храносмилателния тракт (включително и устната кухина), пикочните пътища, ендометриума, половите органи, епидермиса, кръвотворните органи и лимфната тъкан. От своя страна тези клетки се делят на два подтипа - унипотентни и плурипотентни. Унипотентните се диференцират само в един тип - например кератиноцитите, които се намират в епидермиса, а плурипотентните е възможно да се диференцират в различни клетъчни типове. Така например една хемопоетична стволова клетка може да се превърне в еритроцит, неутрофил, базофил, моноцит и много други. Стабилните клетки са тези, които имат слаба пролиферативна активност (под 1.5 % от тях са в състояние на митоза при нормални условия) и растежът при тях на практика е спрял. Стабилни са клетките на панкреаса, черния дроб, щитовидната жлеза, слюнчените жлези, епителните клетки в бъбречните каналчета и фиброцитите и остеоцитите (зрелите съединителнотъканни клетки). Стабилни са и гладкомускулните клетки в стената на кръвоносните съдове, както и тези в стената на кухите вътрешни органи. Перманентните клетки нямат способност да се делят - такива са клетките на напречнонабраздената мускулатура, сърдечния мускул и невроните. При загиване на неврони от централната нервна система разрастват съседни невроглиални клетки и се формира цикатрикс също както това се случва по описания по-горе механизъм при инфаркт на миокарда.
При непълната регенерация възстановяването се осъществява чрез разрастване на съединителна тъкан. Обикновено това се получава при загуба на по-голямо количество тъкани - в областта на хирургията това се случва изключително често, тъй като при почти всички оперативни интервенции ятрогенното увреждане прониква под кожата, субдермално и заздравителният процес абсолютно винаги протича с формиране на цикатрикс. В областта на устната кухина кръвоснабдяването е много добро и заздравителните процеси са дори по-бързи от тези при кожни наранявания и оперативен достъп; въпреки това обаче при внимателен оглед също се виждате нежни линеарни цикатрикси на мястото на срезовете. Скоро след приключване на оперативната интервенция започва миграция на фибробласти към оперативното поле; част от тези фибробласти имат контрактилна способност и се наричат миофибробласти. Фибробластната пролиферация се стимулира от тромбоцитния растежен фактор и до голяма степен е зависима от наличието на макрофаги, лимфоцити и интерферон. Ето защо аплицирането на концентрирани растежни фактори в оперативното поле (а в миналото - богата на тромбоцити плазма) силно стимулира оздравителния процес. Поради това и в областта на регенеративната медицина през последното десетилетие навлизат всякакви форми на автогенни растежни фактори.
Фибробластите синтезират и отделят извънклетъчни матриксни компоненти. Те включват фибронектин, протеогликани и колаген тип 1 и 2. Първоначално се секретират фибронектинът и хиалуроновата киселина, а по-късно - сулфатираните протеогликани. Хиалуроновата киселина е силно хидрофилна и това е една от причините за отока на тъканите по време на оздравителния процес - освен наличието на хематом. Поради това и при поставяне на дермални филъри няколко дни след манипулацията се наблюдава оток на мястото на апликацията, въпреки че на практика няма нарушаване на целостта на тъканите. Концентрацията на всички тези компоненти достига максимума си между четвъртия и шестия ден след нараняването, като се нормализира 12 - 13 дни след това. Освен фибробласти се наблюдават и макрофаги, лимфоцити и неутрофилни гранулоцити.
Около 48 - 72 часа след травмата започва пролиферация на кръвоносни съдове в областта. Тя продължава няколко дни, като преминава през няколко фази. Първоначално се понижава концентрацията на ензими в базалните мембрани на съдовете в съседни области. След това започва миграция на ендотелни клетки и тяхната пролиферация. Първоначално се образуват повлекла от ендотелни клетки, в цитоплазмата на които се оформят вакуоли. Впоследствие се оформят капиляри - ендотелните клетки оформят лумени, през които започва да навлиза кръв. Ангиогенезата се регулира основно от действието на фибробластния фактор. Съдовите повлекла анастомозират едно с друго и образуват ново капилярно русло. Прорастващите капиляри образуват гранули над повърхността на раната, които гранули имат яркочервен цвят и именно поради тази макроскопска картина тъканта се нарича гранулационна. По-късно части от новото капилярно русло се диференцират в артериоли и венули; други капиляри не образуват лумен, в тях на започва да тече кръв и те постепенно се резорбират. В най-интензивната фаза от своето развитие гранулационната тъкан има повече капиляри в единица обем от всяка друга тъкан.
Пролиферацията на фибробласти и капиляри са най-значимите начални белези при заздравяването чрез формиране на гранулационна тъкан. Двата процеса - на фибробластна пролиферация и ангиогенеза - са неразривно свързани и взаимно се потенциират. Неадекватната васкуларизация води до слаба фибробластна пролиферация и обратно - при по-бързо прорастване на кръвоносни съдове по-бързо се размножават и фибробластите.
Около 24 часа след нараняването започва и синтезът на колаген в областта. Първоначално се образува колаген тип 3, докато след 7 - 8 дни - основно колаген тип 1, който е и основният тип колаген в цикатриксиалната тъкан. Колагеновите влакна се разполагат успоредно на фибробластите и перпендикулярно на капилярите. С напредването на оздравителния процес се увеличава и количеството на колагена, а намалява това на фибробластите и младите кръвоносни съдове. В резултат на деваскуларизацията, която протича в продължение на няколко седмици, тъканта става по-бледа и се превръща в цикатрикс (ръбец), в който няма съдове или количеството им е минимално. Има голямо количество фиброцити (неактивни фибробласти), много колагенови влакна, основно вещество и фрагменти от еластични влакна.
Образуването на гранулационна тъкан се регулира от действието на различни растежни фактори - ангиогенен, макрофагиален, тромбоцитен, интерферон и хепарин. Заздравяването на дефекти чрез разрастване на гранулационна тъкан и формиране на цикатрикс е полезен и необходим процес по отношение на доброто здравословно състояние на организма, а понякога и за оцеляването му изобщо; това обаче почти винаги е съпроводено от загуба на специализираната функция на органа или тъканта. Също така от философска гледна точка оздравителният процес е живо свидетелство за това как дори и природата (или Бог - според креационистите, макар че според нашия екип нито едно медицинско лице не следва да бъде креационист) не е успяла да създаде нещо съвършено, та какво остава за нас - хората! Това следва да накара много пациенти да се замислят и да нямат свръхочаквания по отношение на резултата от лечението им, което лечение се планира и провежда от техния лекуващ лекар или зъболекар.
Протичането на регенераторните процеси в организма става под строг контрол. Митотичният потенциал на стволовите клетки се определя от взаимодействието на множество фактори. Те оказват влияние между миграцията и специализацията на клетките, ангиогенезата, пролиферацията на фибробластите и множество други процеси. За това спомага и взаимодействието между клетките и екстрацелуларния матрикс; има и множество взаимодействия между клетките, които са разположени една до друга. Така например базалните клетки на епидермиса задържат своето развитие, докато са прикрепени към базалната мембрана; в кожна рана миграцията на клетките от двете страни спира след осъществяването на контакт между тях, след което започва диференциацията им. Очевидно организмът е една фино регулирана и оптимизирана система, която човек все още не може да пресъздаде в пълен мащаб.
Регенеративните процеси се стимулират от много хормони. Митогенен ефект имат хипофизарните хормони - кортикотропен, тиреотропен, гонадотропен и други. Секрецията от страна на надбъбдречната, щитовидната и други жлези подтиска отделянето на тези хормони по механизма на отрицателната обратна връзка. Ако например се премахне оперативно едната надбъбдречна жлеза, нивото на отделяните хормони в кръвта намалява. Това е пусков момент за отделянето на повишени количества хипофизарен адренокортикотропен хормон. Той стимулира митотичното делене в клетките до момента, в който се образува достатъчно количество нова корова тъкан. Нейните клетки също отделят хормони, които от своя страна водят до намаляване на секрецията на адренокортикотропен хормон.
Някои хормони подобряват регенерацията на неендокринни тъкани. Така например минералкортикоидите влияят върху заздравяването на раните. Половите стероидни хормони поддържат оптималната регенерация на епителните клетки в ендометриума. Хормоните на щитовидната жлеза благоприятстват зарастването на раните, костните фрактури, регенерацията на черния дроб и бъбреците. Кортикостероидите имат силно подтискащ ефект по отношение на митозите, поради което и силно забавят заздравяването на раните в човешкия и животински организъм.
Оздравителният процес се стимулира от митогени, които се отделят от неувредени клетки. Пролиферацията и диференциацията на клетки от един тип може да се ускори от продукти на клетки от други типове по съседство. Така например регенерацията на Швановите клетки изисква близко присъствие на фактор от клетъчната мембрана на невроните. Обратно, при срязване на невронален аксон неговото повторно прорастване изисква наличието на Шванови клетки. Пролоферацията на миоцити се стимулира от митогенни фактори, които произлизат от тромбоцитите и моноцитите - по този начин се ускорява пролиферацията на мускулни артериоли и венули при организацията на ексудат. Клетки от същия вид, които са разпаднати, също отделят продукти, стимулиращи митозите - при некроза например се освбождават белтъчни и плазмени съставки, които имат силен митогенен ефект върху клетки от същия вид. По този начин организмът получава сигнал - има налична увредена тъкан, която трябва да бъде възстановена, и съседните клетки започват да се делят.
Клетъчните агрегати инхибират митозите. При непосредствена близост между тези клетки митозите се подтискат - това е установено през 1976 година от W.S. Bullough. Клетъчните медиатори, които подтискат митозите, се наричат халони (от chalao - забавям) и не са напълно проучени. Те действат на малко разстояние от повърхността, от която водят началото си, и контролират клетъчната пролиферация по механизма на обратната връзка. При смърт на клетките изчезват и халоните, което води до начална пролиферация на клетки в съседните участъци - вече липсват халони и няма кой да подтиска митозите в тях. Така пролиферацията продължава до образуването на достатъчно количество клетки, съответно халони, които отново подтискат митозите. Халоните притежават тъканна, но нямат видова специфичност - например епидермалните халони контролират растежа в кожата, стомашно - чревния тракт, потните и млечните жлези, ендометриума и други. В стабилните клетки (на черен дроб, бъбреци) концентрацията на халони е висока, поради което там рядко се среща митотична активност. Обратно, при лабилните клетки (например тези на епитела) кличеството им е малко, поради което те непрекъснато се делят. При кръвоизлив се задейства деленето на еритробластите, за да се възстанови количеството загубени червени кръвни клетки.
Контактната инхибиция на митози в клетките може да бъде предизвикана и от физични фактори - промяна в температурата на средата, формиране на електрически заряд по повърхността на мембраните и други. Плътността на клетките също има значение - когато броят на слоевете в епидермиса достигне определен предел, митотичната активност спира.
Съществуват данни за това че в някои случаи при висока концентрация на продукти от клетъчния обмен в кръвта се инхибират митозите при други клетки от същия тип по механизма на отрицателната обратна връзка. Когато концентрацията на тези продукти в кръвта се понижи (при намален брой на клетките или функционална неадекватност) се снижава и митозоинхибиращият ефект. Започва делене, при което отново се повишава количеството на клетките и съответно обменните продукти се повишават. Тези обменни продукти играят ролята на описаните по-горе халони; особено силно изразен е ефектът им при кръвоизлив, при което много бързо започва еритробластна пролиферация и се синтезират голямо количество еритроцити.
Описани са и голям брой антимитотични цитокини. Към тях спада трансформиращият растежен фактор бета, който е изолиран от левкоцити, лимфоцити, макрофаги, тромбоцити и ендотелни клетки. Инхибира пролиферацията на гладкомускулните клетки и фибробластите. Има негативен ефект по отношение на размножаването на епителните клетки, поради което много често се прилага за подтискане на чернодробната регенерация след хепатектомия. Хепаринът и неговите производни са полизахариди, които освен всичко останало имат и инхибиращ ефект по отношение на митозите. Интерферон алфа подтиска пролиферацията на фибробластите, гладкомускулните и някои неопластични клетки.
В заключение е необходимо да се отбележи че независимо от голямото разнообразие от фактори винаги се осъществява един от двата заключителни ефекта - подтискане или стимулиране на пролиферацията на клетките, а като следствие и на тъканите на организма. Това се нарича принцип на антагонистичната регулация и се регулира фино от много биологични системи; при силно подтискане на пролиферацията и съответно на оздравителния процес започват различни атрофични и/или дистрофични процеси, а обратно, при нейното прекалено стимулиране се развиват неоплазии.
Все още не са напълно изяснени факторите, които имат отношение към отключване на момента на пролиферацията при възстановяване на кожен или лигавичен дефект. Ангиогенезата се стимулира от ниската кислородна концентрация в съсирека. Установено е че капилярите прорастват в посоката, в която има най-малко кислород. Тя се стимулира от действието на митогенни фактори - например фибробластен растежен фактор. Пусков момент за епидермалната пролиферация представлява загубата на митозосупресиращи халони; определена роля играят и тромбоцитните митогени. Кръвта, която се излива в раната, задейства фибробластната пролиферация. При подреждането на епителните клетки в нормалните им слоеве и изчезването на екстравазалната кръв оздравителният процес приключва под действието на механизма на отрицателната обратна връзка, описан по-горе.
Заздравителният процес се повлиява от множество фактори от общ и локален характер. Чистата рана заздравява значително по-бързо и с по-малко усложнения от раната с неправилни ръбове и участъци с некроза. По-бързо заздравяват малки рани и такива, разположени в области с голямо количество кръвоносни съдове - така например рана на лицето заздравява много по-бързо от рана на стъпалото. Прикрепването към костна повърхност предпазва от разместване на костните ръбове и благоприятства оздравителния процес - например рани на тибията и по билото на алвеоларния гребен на челюстите заздравяват доста бързо. Местното кръвоснабдяване оказва значително влияние върху заздравяването - при пациенти с разширени вени на долните крайници или запушване на аферентен артериален съд процесът протича доста по-бавно и трудно. Прибавената инфекция забавя заздравяването или го спира напълно. Ранното раздвижване има и стимулиращ, и инхибиращ ефект по отношение на заздравителния процес - от една страна дозираното механично натоварване може да ускори оздравяването, но от друга при предозиране много бързо се стига до патологично претоварване с опасност дори от некроза. Абсолютният покой през първите три дни има само положително въздействие; важно условие за безпроблемното протичане на заздравяването е осигуряването на адекватна първична стабилност на тъканите независимо от типа им. Йонизиращата радиация води до съдови лезии, които нарушават кръвоснабдяването и забавят оздравяването. Освен това се подтиска или блокира клетъчната пролиферация, образуването на гранулационна тъкан и контракцията на раната. Действието на ултравиолетова светлина и особено стимулацията с диоден лазер ускорява процесите на заздравяване.
Общите фактори, които оказват влияние, са много и разнообразни. Сърдечната недостатъчност води до нарушено кръвообръщение в целия организъм и това също забавя заздравяването. Инфекциозните заболявания изконсумират ресурсите на организма и това също има неблагоприятен ефект. Нарушеният в метаболизма (например диабет) създават възможност за допълнително инфектиране на раната; същото важи и за непълноценното хранене. Редица лекарствени средства и хормони оказват съществен ефект - глюкокортикоидите и други стероидни хормони забавят оздравителните процеси, а тироксинът, андрогените и естрогените го ускоряват.
Както при всички процеси в човешката физиология, и при оздравяването може да се наблюдават различни отклонения от обичайния ход и усложнения. При невъзможност за образуване на екстрацелуларен матрикс се наблюдава лошо оформяне на белега - формата му е неправилна, придърпва и деформира околните меки тъкани. Отварянето на оперативната рана (дехисценция) е особено неприятно усложнение във всяка една област на тялото. При коремни операции се наблюдава при около 0.5 - 5 % от всички случаи по литературни данни, като при 30 % от дехисценциите се стига до смърт на болния. В лицево - челюстната хирургия при отваряне на раната много рядко пациентът умира (може би единствено при лимфни дисекции), но опасностите са налице. В областта на имплантологията дехисценциите са също толкова неприятно усложнение - там е важен лечебният подход, тъй като той е от съществено значение за изхода от операцията. Никога не бива да се шие повторно рана, която се е отворила след поставяне на зъбни импланти. Най-адекватно е консервативното лечение - почистване на оперативното поле, локална апликация на антисептици, физиотерапия и най-вече облъчване с диоден лазер с малка мощност.
Улцерация се наблюдава при нарушения на кръвообръщението и недостатъчна васкуларизация на оперативното поле. Типични са улцерациите при рани на крайник с варици или атеросклеротични промени. Трофични или невропатични улцерации се наблюдават при болни с увреждания на гръбначния стълб при сифилис или проказа.
Свръхобразуването на ръбцова тъкан се развива в случаите на прекомерно отлагане на екстрацелуларен матрикс или колаген в областта на раната. Формира се хипертрофичен, туморовидно разрастнал и зачервен цикатрикс, наречен келоид. По повърхността му се срещат изобилни, големи и неправилно разположени колагенови снопчета и много повече капиляри и фибробласти от нормалното количество за възрастта на пациента.
Процесът на намаляване на размера на раната може да бъде ускорен, при което се формира контрактура, съпроводена от силна деформация на раната и тъканите, които я заобикалят. Най-значително се контрахират области, в които при нормални условия има минимално свиване - длани, стъпала, предна стена на гръдния кош. Тежко усложнение са контрактурите, които се развиват след кожни изгаряния от втора или трета степен. Контрактурата може да е толкова изразена, че да блокира стави и естествени отвори - например да се развие стриктура на хранопровода след поглъщане на изгарящи химични вещества.
Свръхмерната пролиферация на гранулационна тъкан по своя клиничен изглед много прилича на келоида. Формират се гранулации, които изпъкват над повърхността на раната и околната кожа, които пречат на нормалния процес на епителизация. Излишната гранулационна тъкан в миналото се е наричала мъртво месо, макар че по своята същност е точно обратното - прекалено витална тъкан, отлично кръвоснабдена и с множество митози. В някои случаи се налага ексцизия или електрокаутеризация на гранулациите, за да се даде възможност за протичане на нормалната епителизация.
Епителните клетки на лигавиците на храносмилателните, дихателните и пикочните пътища, както и на устната кухина и половата система, са от лабилен тип и имат висока регенеративна способност. Поради това след увреждане те регенерират и възстановяват не само епителната покривка, но и жлезните структури. Ерозиите на стомашната и чревната лигавица се възстановяват чрез пълна регенерация, която се осъществява от клетките на ямковия слой в стомаха и на либеркюновите жлези в криптите на червата. Тези клетки са плурипотентни, с възможности за диференциация към повърхностен тапициращ или резорбиращ епител и към жлезист епител. От герминативния слой на стомашния епител (от дъното на ямките и шийките на жлезите) клетките се придвижват в две посоки - от ямките към повърхността и от шийките и тялото на жлезите - към дъното. Отначало дефектът се покрива от тънък слой недиференцирани клетки, които по-късно увеличават обема си и придобиват своята обичайна форма. При човек процесът на регенерация се осъществява за 4 - 6 дни.
Образуването на клетки в тънкото черво става за сметка на герминативните клетки от криптите. При дебелото черво такава роля играят клетките от долната и средната трета на криптите.
При дълбоки язвени дефекти в лигавицата на стомашно - чревния тракт не се възстановяват специализираните структури, а се извършва само повърхностна реепителизация. Регенерацията протича по-дълго време, тъй като наличието на некротични материи пречи на адхезията - т.е. на контакта между епителните клетки и мезенхимните елементи. Язвеният дефект се изпълва от гранулационна тъкан и процесът завършва с образуването на цикатрикс. При много от патологичните процеси ямковият и повърхностният епител от стомашната лигавица се заменят от клетки, сходни с тези от чревната лигавица - наблюдава се метаплазия на епитела. Предполага се че нейното възникване се определя от нарушената диференциация на клетките - предшественици.
При трахеалната и бронхиалната лигавици също са налице физиологични регенеративни способности. Респираторният епител регенерира напълно в случай че е запазена базалната мембрана. Пролиферацията се осъществява за сметка на безресничестите базални клетки, които по-късно могат да се диференцират в ресничести. В случаите на бурна пролиферация може да се стигне до псевдостратификация. Ако е засегнат субепителният слой (например при хроничен бронхит), развиващата се регенерация е непълна, новообразуваните цилиндрични клетки са без реснички и понякога се наблюдава разрастване на многослоен плосък епител.
Добра регенераторна способност имат и лигавиците на пикочните пътища - легенче, уретер, пикочен мехур.
Сърдечно - съдовата система е от ключово значение за регенерацията на всички останали органи и системи в организма - при липса на кръвоснабдяване който и да орган или тъкан бързо некротизира с всички негативни последици за целия организъм от това. Поради това самите кръвоносни съдове също са си изградили система за регенерация, която играе основна роля при регенерацията на целия организъм и се извършва успоредно с възстановяването на останалите тъкани. Чрез регенерацията на малките кръвоносни съдове (капиляри, венули и артериоли) се извършва вторично тъканно възстановяване - например при васкуларизация на некротични тъкани или при организация на тромби. Хипоксията играе роля на важен хемотаксичен фактор - капилярите прорастват в тъкани с намалено или липсващо кислородно съръдържание. По този начин се набавят всички елементи, които са необходими за функционирането на живите клетки. От туморните клетки е изолиран така нареченият туморен ангиогенен фактор - той стимулира прорастването на капиляри в малки туморни огнища.

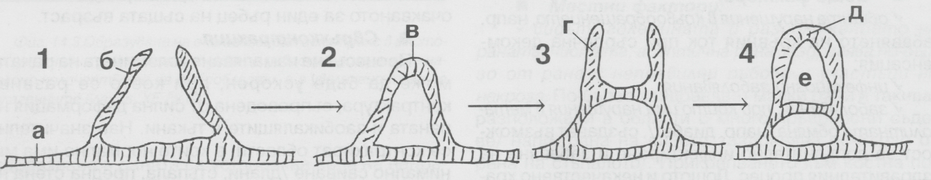
Схема на регенрацията на капилярите. От капиляр - родител се отделят ендотелни клетки (а), които изглеждат като пъпки (б). Постепенно пъпките се сливат и образуват лумен (в). След това се оформя втори капилярен канал, от който се отделят нови ендотелни пъпки. Те отново се сливат и се образува капиляр. Процесът се повтаря многократно докато се създаде ново капилярно русло в засегнатия участък. Интерцелуларните ендотелни връзки са хлабави, поради което лесно се разрушват и се образуват микрохеморагии около пъпкуващите капиляри. Скоростта на прорастване на капилярите е около 0.5 линейни милиметра дневно в гранулационната тъкан. Растежът се ускорява при по-висока температура и се забавя при по-ниска. По подобен начин се регенерират и лимфните капиляри.
Ендотелните клетки, които тапицират големите артерии, имат една от най-ниските степени на подмяна в организма. Когато обаче те или гладкомускулните клетки от артериалната стена бъдат увредени, това състояние бързо се променя. В много случаи се налага да се премахва ендотелът чрез интрартериално разположен балон; тази манипулация се последва от струпване на тромбоцити върху прясно оголената повърхност и бърза последваща пролиферация на миоцити от медията на оголения сегмент. Всичко това се стимулира от тромбоцитния растежен фактор, от моноцитите и от различни плазмени фактори. За няколко седмици пролиферацията води до задебеляване на средната мускулна обвивка на съда, което задебеляване е около два пъти над нормата. След това достигнатите пикови стойности започват да намаляват. Следва бавно разрастване на ендотела върху оголената мембрана - със скорост от около 0.1 мм. дневно. Ендотелната регенерация се извършва за сметка на пролиферацията на ендотелните клетки от граничните зони на оголената мембрана и от малки клетки вътре в самата зона.
Възможно е да има изолирано увреждане на миоцити от медията, без да е променен ендотелът. То се последва от регенераторна пролиферация на гладкомускулните клетки. Това става до степен на възпроизвеждане на нова медия, която замества старата. Пусков момент за пролиферацията е загубата на халони, инхибиращи митозите, както и наличието на продукти, образуващи се при миоцитното увреждане. Експериментално е установено че екстракт от аорта инхибира гладкомускулната пролиферация при нараняване на артериалната стена. Въпреки че отделни фрагменти могат да регенерират, не е възможно създаването на цели големи съдове след тяхната загуба. Отново се създават единствено артериоли и венули.
Важни и от съществено значение за живота на пациента са регенеративните способности на миокарда, перикарда и ендокарда. При загуба на тъкан или при повишено функционално натоварване клетките на миокарда могат да хипертрофират, но не могат да се делят, тъй като са загубили митотичните си способности още преди раждането на човека. Поради това на мястото на увредената тъкан расраства гранулационна тъкан, която по-късно цикатризира. Изходът от увреждането винаги е един и същ, независимо от етиологичния фактор - инфаркт, метаболитни нарушения или нещо друго. Регенерацията на перикард и ендокард се осъществява за сметка на ргенериращи ендотелни и мезотелни клетки от запазените участъци. Когато дефектите не са големи, се наблюдава пълно възстановяване. Важно условие за регенерацията на тези структури и запазването на подлежащата съединителнотъканна мембрана.
В човешкия и животински организъм няма тъкан, която да расте по-бързо от регенериращия черен дроб. Известно е че ако оперативно се отстрани 90 % от масата на органа, се развива пълно възстановяване на хепатоцити, жлъчни каналчета, кръвоносни съдове и други. Това се случва за 4 седмици при плъхове и за 3 месеца при зайци. При хора регенераторните способности на черния дроб са много близки до тези при животните - при екстирпация на част от органа вследствие кисти или малки тумори възстановяването е бързо и безпроблемно. При експерименти върху животни регенерацията на черния дроб протича фазово - през първите 12 часа след резекцията започва бурно делене на хепатоцитите, което достига своя максимум на 24 час и остава на това ниво до завършване на заздравителния процес - около 3 - 4 месеца след резекцията. Също около 24 часа след резекцията започват да се делят и епителните клетки на жлъчните каналчета и синусните ендотелни клетки, като този процес достига своята максимална скорост около 40 часа след извършването на оперативната интервенция. През целия цикъл на делене в ядрата е повишено съдържанието на ДНК, а в цитоплазмата - на РНК. Повечето от новообразуваните хепатоцити се получават в резултат на деленето на стари клетки, но някои могат да се образуват и като следствие от пролиферацията на епителни клетки от жлъчните каналчета с последваща диференциация към хепатоцити - това са така наречените билиарни хепатоцити, наблюдавани по време на ембрионалното развитие на организма.
При черния дроб се наблюдават три типа регенерация. Пълната регенерация (restitutio) се наблюдава в случаите с некротични огнищни промени, при които не се засяга екстрацелуларният матрикс. Осъществява се по пътя на митотичното делене чрез регенерация на запазените клетки от съседните участъци. По този начин се възстановява нормалната цитоархитектоника на органа. Непълната регенерация (substitutio) се получава при наличие на обширни некротични полета (при отравяне с гъби или други токсични вещества). След преживяване на острия стадий на мястото на увредената чернодробна тъкан разраства съединителна тъкан. Най-често обаче се наблюдава смесеният тип регенерация (пълна и непълна). При нея хепатоцитите пролиферират, като образуват големи възли, заобиколени от широки прослойки от съединителна тъкан. Когато регенераторната активност е много голяма, се образуват хепатоми. Фокалната нодуларна хиперплазия на черния дроб се провокира от приемането на контрацептивни препарати.
В образуването на фиброзната тъкан вземат участие фибробластите от порталните пространства, тези от синусите на черния дроб и клетките на Ито (синусни и липоцити), които синтезират колаген. Преди да започне деленето на хепатоцитите, от пространствата на Дисе се отделя и фибронектин. Доказано е и че самите хепатоцити при определени условия (например алкохолни увреждания) могат да се трансформират в колагенпродуциращи клетки.
Степента на увреждане и времето на действие на етиологичния фактор са определящи за начина на регенерация на черния дроб. Върху пролиферацията на хепатоцитите оказват влияние някои фактори - така например понижената плазмена концентрация на чернодробни метаболитни продукти, които подтискат митозите на клетките. Повишеното ниво на токсичните метаболити, които не могат да бъдат напълно разградени от увредените клетки, действа стимулиращо по отношение на митозите. Намаленото количество на чернодробните халони също действа като стимул. Влияние имат и други растежни фактори - туморен растежен фактор алфа, еритроцитен растежен фактор, калцитонин, паратхормони, глюкокортикоидни хормони.
Бъбрекът е орган с ограничени регенераторни възможности. Най-активна е регенерацията в областта на каналчетата, липса възможност за възстановяване на гломерулите. При повечето от случаите се засяга екстрацелуларният матрикс, при което регенерацията се осъществява чрез образуване на цикатрикс. При нормални условия съществува известна способност за обновяване на тубуларния епител в областта на кората, като заместването става чрез просто делене на клетките. В случаите на увреждане без да е нарушена целостта на базалните мембрани започва регенерация от запазените епителни клетки. Първоначално те са ниски, но по-късно стават плоски и мигрират в некротичната зона. В ядрата им се наблюдават митози. За една седмица плоските клетки се трансформират в кубични и в цитоплазмата им се появяват диференцирани цитоплазмени елементи. За срок от 3 или 4 седмици се нормализира тубулната им структура и функция. В интерстициума не се наблюдават съществени промени.
Ако базалната мембрана на каналчетата е разрушена (тубулорексис) и промените в интерстициума са по-изразени, се развива фибробластна пролиферация. Тук количеството на образуваната съединителна тъкан е увеличено. Тубулният лумен колабира. Загиналият епител не се възстановява, функционалните нефрони загиват и на тяхно място разраства съединителна тъкан - нефросклероза.
Гломерулите не регенерират, независимо дали е засегнат ендотелът или епителните клетки и дали лезията е фокална или дифузна. На мястото на увредените гломерули се развива цикатрикс, а запазените околни гломерули хипертрофират. Известна склонност към регенерация имат само мезангиалните клетки.
При белите дробове регенеративните процеси също имат известни физиологични и патофизиологични особености. При регенерацията на алвеоларния епител се наблюдават нюансите от пълно възстановяване на структурата и функцията до развитие на фиброза. За пълнотата на възстановяването значение имат увреждането на базалните мембрани и степента на некрозата. При големи дефекти разраства съединителна тъкан. Мезенхимните клетки от алвеоларните септи пролиферират, диференцират се във фибробласти и миофибробласти и мигрират в алвеоларните пространства, като отделят предимно колаген тип 1 и протеогликани. Краен резултат от регенерацията е образуването на цикатрикс. Установено е че в белите дробове на млади животни и хора до 8 години непрекъснато се образуват нови алвеоли; при възрастни индивиди това е невъзможно.
Изследвания, проведени с белязан тимидин, показват че регенерацията на пневмоцитите е за сметка предимно на клетките от тип 2 - големите гранулирани клетки, които имат функцията на стволови, вероятно поради големите запаси от фосфолипиди (сърфактант). Те се делят бързо и покриват оголената базална мембрана. Някои от тях се превръщат в пневмоцити тип 1, като загубват микровилите и ламеларните си структури (фосфолипидните включвания) и стават по-плоски. При бурна регенерация алвеолите могат частично или изцяло да бъдат изпълнени с пневмоцити тип 2.
Ако се резецира цял бял дроб или част от него (при карцином, туберкулоза или друго), възстановяването става за сметка на хипертрофията на останалия паренхим и пролиферацията на клетъчни елементи от алвеоларната стена. По този начин нарушената белодробна функция се компенсира и обезпечава от пролиферативни процеси на клетъчно и вътреклетъчно ниво.
Хемопоетичната тъкан притежава голяма регенераторна способност. Освен ежедневното възстановяване на загинали при физиологични условия клетки еритробластите, миелобластите, лимфобластите и мегакариоцитите могат бързо да заместят неочаквани големи загуби. По тази причина след хеморагия се наблюдава повишена пролиферация и диференциация на еритробласти и еритроцити, който процес се регулира от действието на еритропоетина, интерлевкини 3 и 6, витамин В12 и фолиевата киселина. След хеморагия настъпва и регенерация на левкоцитите, като за нея отключващ механизъм се явява загубата на един халоноподобен хемопоетичен фактор (той се освобождава от гранулоцитите), а от друга - повишената секреция на гранулоцитно - моноцитния стимулиращ фактор и интерлевкин 3.
При регенерацията на хемопоетичната тъкан първоначално се замества плазмата, а впоследствие - формените елементи. Репаративната регенерация на кръвта се различава от физиологичната по своята по-голяма интензивност и по това че се наблюдава хемопоеза и извън костния мозък - основно в черния дроб и слезката.
Костномозъчната регенерация може да бъде подтисната при лъчева болест, апластична анемия, агранулоцитоза и т.н. Опасни са патологичните процеси на регенерация - при тях в кръвта постъпват функционално непълноценни и незрели клетки - например при злокачествени анемии и левкози.
Регенерация на лимфните възли се развива само тогава, когато е запазена връзката им с околната съединителна тъкан и с входящите и изходящи лимфни съдове. Регенерацията на слезката е непълна, загубената тъкан се замества от фиброзна и се образува цикатрикс.
Важни по отношение на всяка една област в хирургията са регенеративните процеси в мускулите. Разкъсванията, които се развиват при травми, зарастват вторично и дефектът между двата разкъсани края се запълва от влакнеста съединителна тъкан. Тя ги съединява и по този начин се осигурява тяхната адекватна функция. Нетравматични увреждания от токсични, имунни и термични въздействия могат да зарастнат до голяма степен първично, чрез активиране не резервни миобластоподобни клетки с ембрионален потенциал, които нормално се намират в инертно състояние в периферията на мускулните влакна между базалната и клетъчната мембрана. Тези сателитни клетки пролиферират, при което образуват верига от ядра и увеличават своята цитоплазма, изпълват я с рибозоми, синтезиращи контрактилни миофиламенти. Клетките се свързват една с друга и с миофибрилните остатъци след взаимни интердигитации, като по този начин се увеличава саркоплазматичната маса на запазените миофибри. Освен сателитните клетки в процесите на регенерация могат да вземат участие и ядрата на миофибрените остатъци - те пъпкуват, завладяват своя цитоплазмена територия и се присъединяват към миобластите.
Регенерация в случай на загуба на напречнонабраздени мускулни клетки може да се осъществи и в случай на запазена сарколема. От нея се възстановява саркоплазмата и органелите й, образуват се миобласти, в които постепенно се диференцират миофибрили и по този начин се стига до оформяне на напречнонабраздените клетки. Регенерацията на напречнонабраздената мускулатура се повлиява хормонално от кортизона, който забавя процеса на възстановяване.
Гладката мускулатура в стените на храносмилателния тракт, пикочо - половата система и други органи има ограничен потенциал за възстановяване. Образуване на нови гладкомускулни клетки може да стане чрез метаплазия на елементи от съединителната тъкан (например от организирани тромби или плеврални сраствания). Обикновено възстановяването се извършва чрез заместване на дефекта от съединителна тъкан, а съседните на засегнатия участък клетки хипертрофират и поемат функцията на загиналите клетки.
Нервната тъкан има специфични способности при своята регенерация, които са от ключово значение за лицево - челюстната хирургия и особено за областта на имплантологията. Невроните във възрастния организъм не са способни на митотично делене и не могат да възстановят увредените вследствие травми или загиналите при стареене клетки. Те обаче могат да възстановят дългите си израстъци, особено в периферната нервна система, като единственото условие за това е телата на невроните да бъдат запазени. Регенерацията на нервната система е сложен процес, изискващ тясно взаимодействие между аксоновия остатък и глиалните клетки, които го заобикалят. При периферните нерви това са Швановите клетки, при централната нервна система - ганглийните клетки и олигодендроцитите. Регенерацията на периферните нерви включва няколко важни етапа - първоначално дисталният сегмент на прерязания аксон се дезинтегрира, миелиновата обвивка се разрушава, натрупват се липидни капчици, които заедно с аксоналния детрит се фагират от кръвните моноцити и от запазените съседни Шванови клетки. Дезинтеграцията на дисталния сегмент се последва от такава на Швановите клетки.
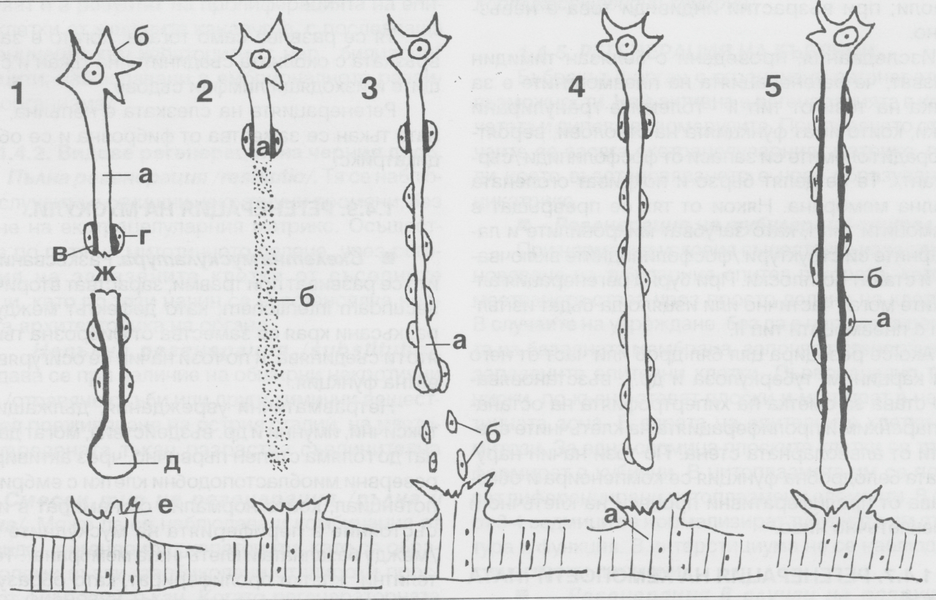
Постепенно чрез деление на Швановите клетки от проксималния аксонов сегмент се образува мрежа от нови клетки, които заместват загиналите. Растежът е под формата на колона от клетки, които се размножават по хода на следите от загиналия дистален участък. В тялото на запазения проксимален аксонов сегмент се извършва усилен синтез, при което то се удължава и се вмъква в колоната от новообразувани Шванови клетки, като се придвижва по старата следа към синапс с друг неврон или мускул. Скоростта на нарастване е около 3 милиметра дневно.
Постепенно Швановите клетки, които са се подредили в колона по хода на аксона, миелинизират и започват да се навиват спирално около аксона. След като процесът на миелинизация завърши, регенериралият аксон може да осъществява своята функция - започва да предава импулси. Растежът на периферните нерви се стимулира от неврогенния растежен фактор и ламинина, който е компонент от базалната мембрана. В случаи на усложнения в протичането на процеса на регенерация в мястото на прекъсването се образува ръбец, в който безредно се разполагат осевите цилиндри от проксималния сегмент на аксона - това са така наречените ампутационни или травматични невроми. Като етиологичен фактор за образуването им най-често се посочва възпалението или силното раздалечаване на двата края на прекъснатия нерв (проксимален и дистален), както и наличието на чужди тела между краищата.
В областта на имплантологията в някои точно определени случаи регенерацията на нервите е от ключово значение. Така например в страничния участък на долна челюст е налице костен канал. В него се разполага съдово - нервен сноп, който съдържа артерия, вена и сетивен нерв - става въпрос за долния алвеоларен нерв. Съдово - нервният сноп излиза от костта през менталния отвор, който е разположен почти винаги между двата долни премолара; следователно дистално от премоларите има опасност от прекъсване на нерва при невнимателна работа, особено при по-малка височина на алвеоларния гребен. В случай че пилотната фреза попадне еднократно в долночелюстния канал (или калиброващата фреза), се получава прекъсване на нерва и трайно изтръпване на кожата в областта на брадичката и долната устна. Ако след това имплантът е съобразен с размера на алвеоларния гребен и не се постави вътре в канала, проблемът ще бъде транзиторен - след около един месец сетивният нерв регенерира и чувствителността се възстановява. Този процес е доста по-бавен при по-възрастни пациенти (хора на възраст над 65 - 70 години), при които регенерацията на нерва и последващото възстановяване на чувствителността могат да отнемат от шест месеца до една година. При попадане на върха на зъбния имплант в канала на долната челюст обаче няма никаква възможност за повторно прорастване на аксона - чуждото тяло е метално и е непреодолима механична пречка за аксоналната регенерация. Това налага отстраняване на импланта, при което отново има възможност за прорастване на нерва, но оздравителният процес е вече доста по-бавен.
В областта на централната нервна система регенерацията на аксоните се осъществява по сходен механизъм. Разрастват обаче олигодендроцити, които се явяват източник на миелина. Тъй като най-често прекъсването на аксоните е най-често резултат от кръвоизлив при мозъчен инфаркт, при което се получава значително раздалечаване на сегментите, регенерацията в ЦНС е значително по-бавна и слабо ефективна. Образуването на олигодендроцитните колони и регенериращият аксон трудно намират своя път. Поради това възстановяването на нервната функция в ЦНС е много по-бавно, отколкото при периферните нерви.
Хрущялът регенерира слабо и много бавно. Зарастването на малки, хирургично предизвикани дефекти в организма на малки животни продължава с месеци, а самата регенерация е непълна. Малките дефекти се възстановяват за сметка на камбиалните клетки от надхрущялницата (хондробласти), а големите се заместват от фиброзна тъкан.