Раната представлява механично увреждане на меките тъкани (лигавица и кожа) под въздействие на различни травмиращи агенти. Раните могат да бъдат единични и множествени, проникващи и непроникващи по отношение на различни телесни кухини и серозни обвивки, инфектирани и неинфектирани. Най-разпространена е обаче класификацията на раните в зависимост от вида на травмиращия агент. В зависимост от това са описани следните видове рани:
порезна рана (vulnus scisum) или разрезна рана (vulnus incisum) - получава се при нараняване на меките тъкани с остри предмети - нож, бръснач, стъкло или нещо подобно. Порезните рано ибикновено са с голяма дължина, има гладка ранева повърхност и кървят обилно. Това се дължи на действието на травмиращия агент - той прорязва кръвоносните съдове, съседни мускули и сухожилия теглят тъканите и луменът на съда остава отворен. Поради това първата помощ при такива рани включва компресия с цел притискане на кръвоносните съдове в областта и спиране на кръвозагубата
посечна рана (vulnus caesum) - тя е вариант на порезната рана, като единствената разлика е че се получава от травмиращ агент с по-голяма кинетична енергия - брадва, сатър или меч, поради което в миналото посечните рани са били доста по-чести, отколкото днес. Поради по-голямата маса на травмиращия агент той не се спира в пределите на меките тъкани, а продължава да прониква в дълбочина. По тази причина при посечните рани се наблюдава много по-често засягане на подлежащите тъкани - мускули, сухожилия, подкожна мастна тъкан или кости. В лицево - челюстната област нашият екип е лекувал посечни рани с подлежащи костни фисури върху черепния покрив, зигоматичната кост, предната стена на максиларния синус и фронталния синус
контузна рана (vulnus contusum) - това е рана, която се предизвиква от тъпи предмети - падане върху под, тротоар (тротоарна екзема на хирургичен жаргон), удар с юмрук, тояга или камък. Ръбовете на раната обикновено са оточно и обърнати навън, тъй като околните тъкани са инфилтрирани с кръв - формират се понякога доста големи хематоми. Болка и чувствителност обикновено липсват поради механичното размачкване на меките тъкани, което уврежда сетивните нервни влакна - поради това и поне 24 часа след травмата болка няма. На следващия ден обаче влакната регенерират и раната става болезнена. Това са най-честите спортни травми, особено във футбола - футболистите или падат върху терена, или при сблъсък с друг играч са травмирани от обувките, главата или коляното му
разкъсна рана (vulnus laceratum) - много често срещана рана, получава се при преразтягане на тъканите, както и при одраскване от нокти на животни, клончета или бодли на растения. Дъното на рана от такъв тип е неравно, а кървене почти липсва
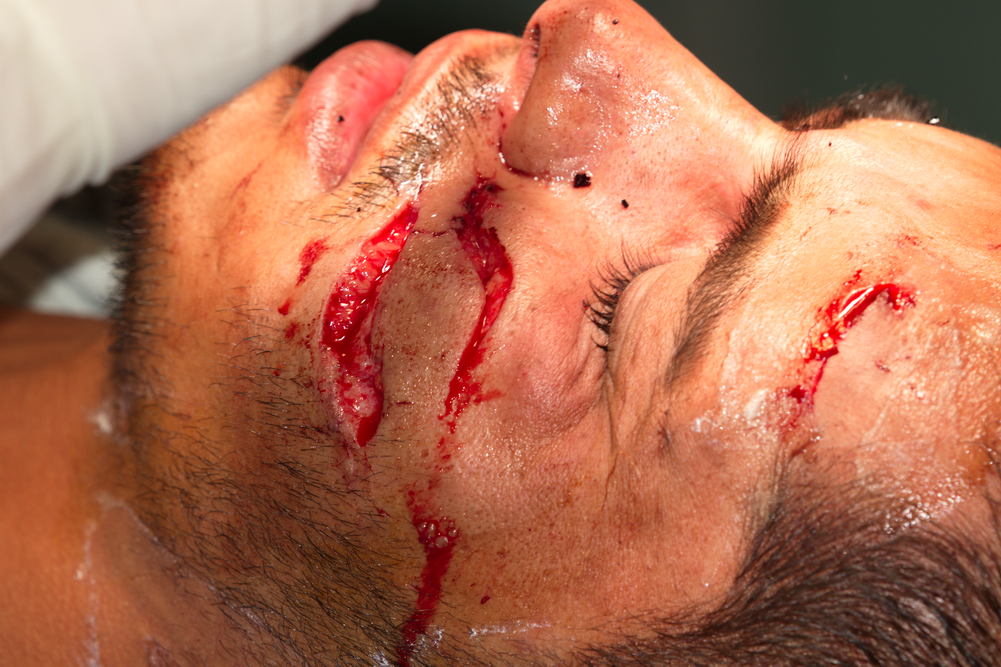
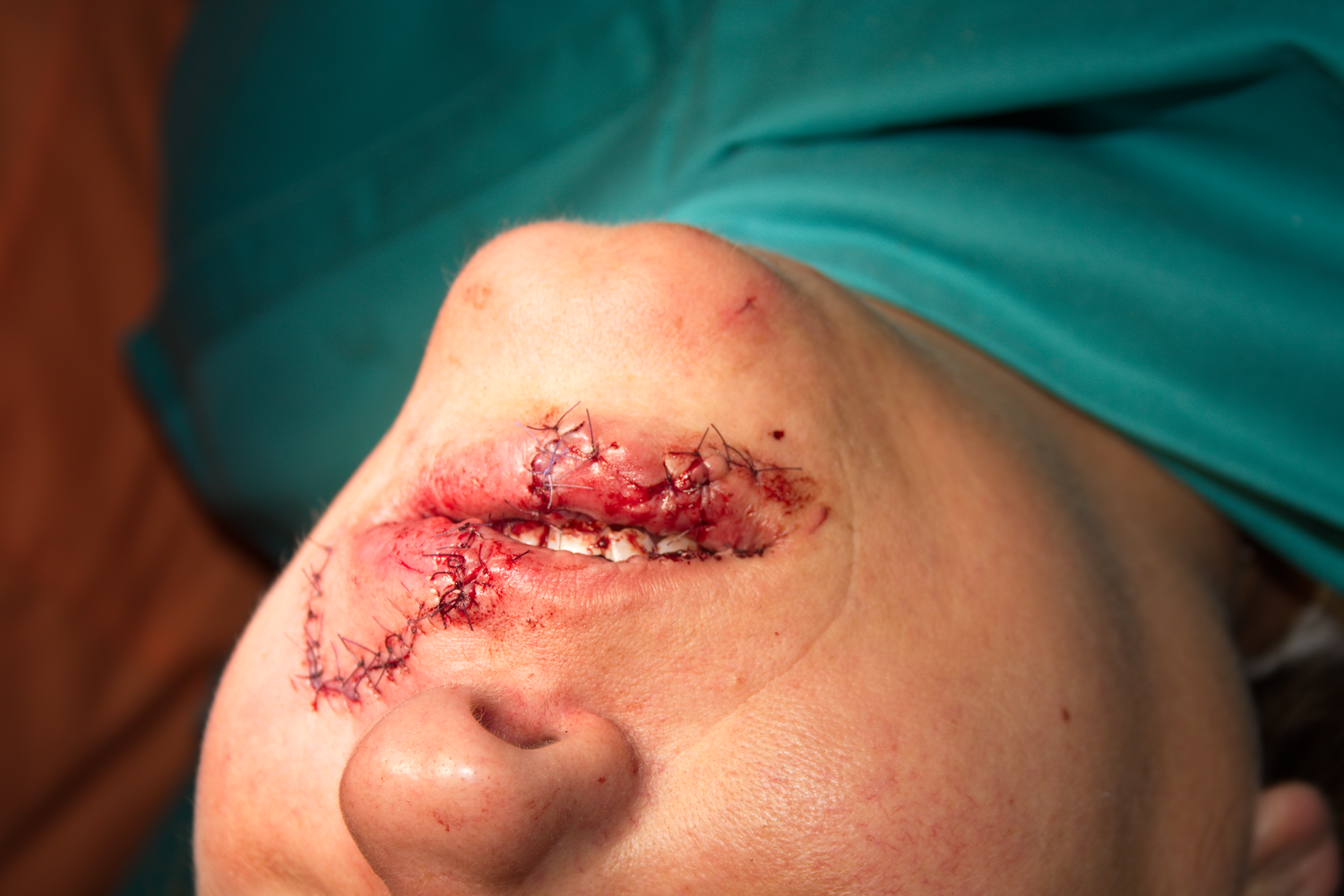
разкъсно - контузна рана (vulnus lacero - contusum) - въпреки че това е рана от групата на комбинираните рани, сме я отделили в самостоятелна подточка. Това е най-често срещаната рана в лицево - челюстната област, а www.maxillofacial-bg.com e проект, посветен основно на лицево - челюстната хирургия. Такива рани имат белезите на контузната и разкъсната рана, тъканите са с неправилни ръбове, болезнени в известна степен, оточни и замърсени - като на снимката долу
прободна рана (vulnus punctum) - сравнително рядко срещана рана, получава се при убождане с тънък и дълъг предмет - пирон, шило или шиш. Има входен отвор с диаметър от порядъка на 1 - 5 мм. и дълъг и тесен раневи канал. Сравнително рядко изисква хирургична обработка - почистване, евентуално един или два конеца в областта на входния отовор. Понякога се наблюдава и изходен отвор, а понякога раневият канал завършва на глухо в тъканите. Опасни са проникващите прободни рани (vulnus punctum penetrans), които навлизат в различни телесни кухини - плевра, перитонеум, перикард, понякога дори и интракраниално. Те изискват хирургична обработка от спешен порядък и дълго постоперативно наблюдение
рана от ухапване (vulnus morsum) - опасни рани, тъй като почти винаги са замърсени. В зависимост от вида на животното, което е ухапало пострадалия, се срещат vulnus morsum e animalibus, e insectibus, e serpentibus, e canis, e hominis и други - съответно от животно (неуточнено какво), от насекомо, влечуго, куче или човек. По ирония на съдбата най-трудни за лечение са раните от ухапване от човек - вероятно защото са силно замърсени от бактерии от увреден пародонт. Раните от ухапване от куче изискват задължителна ваксинация против бяс, а от влечуго - инжектиране на противозмийски серум
огнестрелна рана (vulnus sclopetarium) - описани са надълго и нашироко в криминалистиката, тъй като много често изискват балистична експертиза за установяване на вида и причините за различни видове нещастни случаи и умишлени престъпления. От медицинска гледна точка е важно да се знае че се предизвикват от куршуми, различни осколки от снаряди и ръчни гранати, както и от разпръснати камъни и пръст на мястото на експлозия. Огнестрелната рана има три зони - зона на разрушаване, която съвпада с раневия канал; зона на некроза - непосредствено около раневия канал, където тъканите са умъртвени от компресията от проектила и зона на молекулярно сътресение - увредени тъкани с намалена регенеративна способност около зоната на некроза. Значение за формирането на последната зона има и ударната вълна, която винаги малко или много съпровожда огнестрелните рани. При нараняване от по-близко разстояние или от упор огнестрелните рани са силно замърсени от различни барутни газове, налице е и допълнително термично увреждане от повишената температура от изстрела. Подобно на прободните рани, на които донякъде приличат, и огнестрелните могат да имат входно и изходно отверстие или само входно - в последния случай куршумът задължително е заседнал някъде в тялото. Ако е налице изходен отвор, то той е винаги с по-голям размер от входния - тъй като куршумът при преминаването си през тъканите ги разкъсва; това е особено изразено при рани, получени от по-блиско разстояние, при които проектилът има съответно по-голяма скорост
рана от размачкване (vulnus conquassatum) - тежка рана, която се получава под действието на твърди и тъпи предмети върху тъканите. Има неравни, подкопани ръбове, силно оточна е (тук също се формира значителен по размер хематом), кожата е нечувствителна, много често има различно големи фрагменти от костици. Обикновено липсва кръвотечение, тъканите са разкъсани някъде встрани от действието на травмиращия агент. Възможно е дори да липсва разкъсване, при което се говори за conquassatio tecta - закрито размачкване. То се среща често при пътно - транспортни произшествия и изисква сериозна антибиотична терапия, тъй като създава условия за тежка и продължителна анаеробна инфекция
комбинирана рана - това е съчетана рана с белезите на две или повече рани от описаните по-горе. В действителност комбинираната рана се среща най-често; както вече стана въпрос, в лицево - челюстната област повечето рани са от типа разкъсно - контузна. Изолирани рани също се срещат, но статистически по-рядко

Разкъсно - контузна рана на лицето на велосипедист, паднал в градинка. Всъщност раната има повече характеристики на порезна рана - вероятно болният е паднал върху остър предмет, който е порязал кожата му. При падане върху тъп предмет понякога са налице характеристики на размачкана рана; почти винаги обаче механизмът на увреждане е смесен.
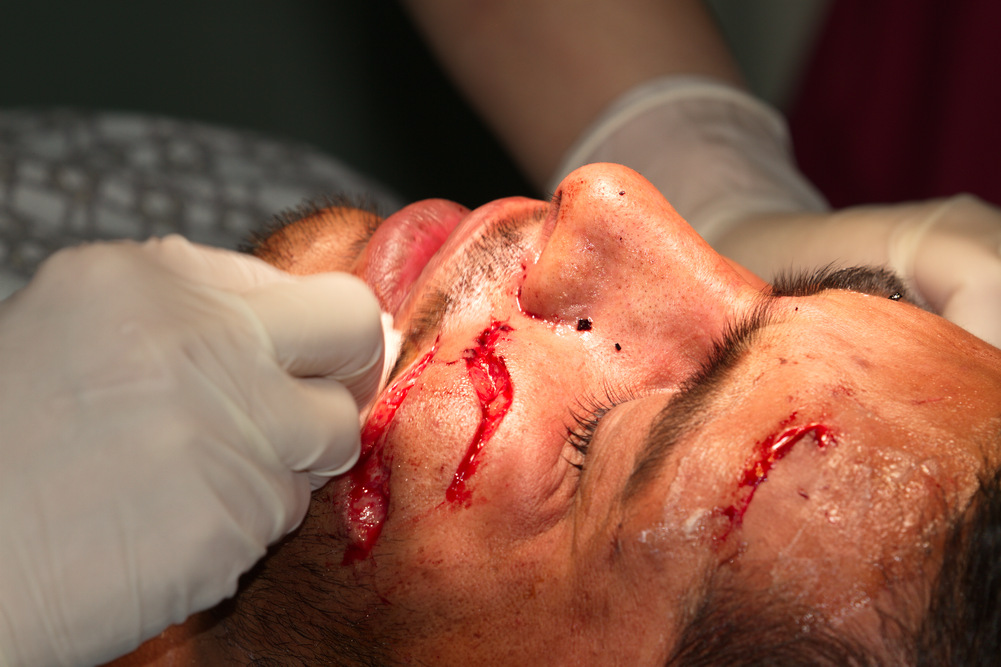
Почистване на ръбовете на раната с марля с кислородна вода - освен че има кръвоспиращо действие, добре отстранява песъчинки, стръкчета трева и всякакви други външни замърсявания
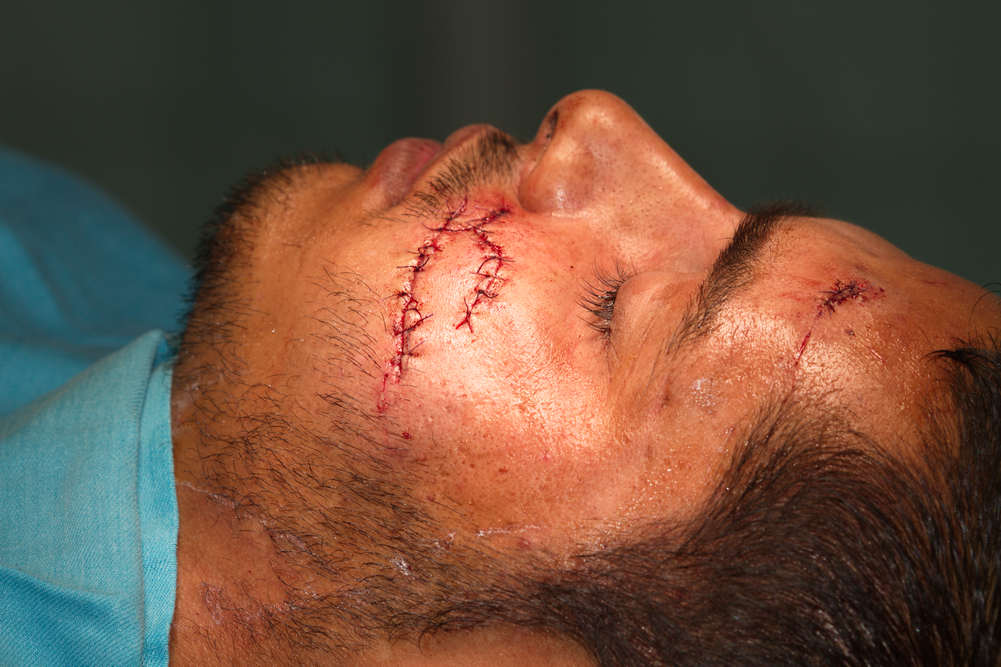
Зашиване на раните с еднослоен шев. При необходимост се поставят и по няколко шева на подкожните тъкани. Кожата се шие добре с шевен материал с дебелина 4/0 или 5/0, а устната лигавица - с 3/0 или по-тънък, понякога дори 8/0. Отличен ефект се получава при фиксация на ламбото (или разкъсаната кожа) в няколко точки с по-дебел шевен материал и допълнителната му адаптация с по-тънък. Въпреки че старите хирурзи са изказали крилатата сентенция "Който много шие, много съжалява", според наблюденията на нашия екип оптималното разстояние от един конец до друг е максимум 1 мм, като силно намалява с намаляването на дебелината на конеца - при шевен материал 6/0 спокойно може да се поставят и по два конеца на милиметър. Според колеги на д-р Венцеслав Ралев той винаги намира къде да постави по още един конец...
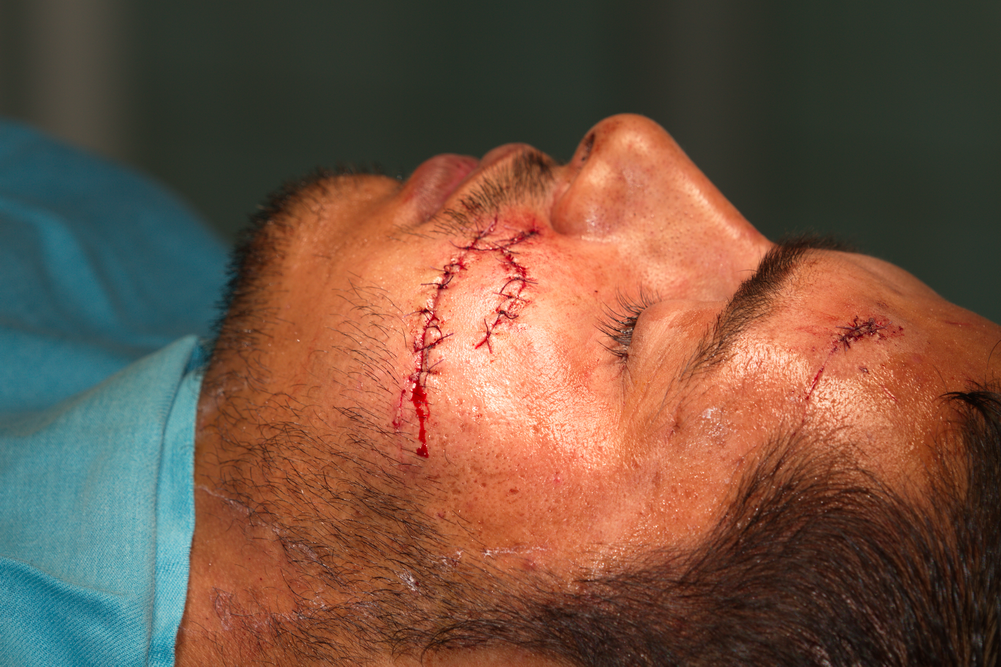
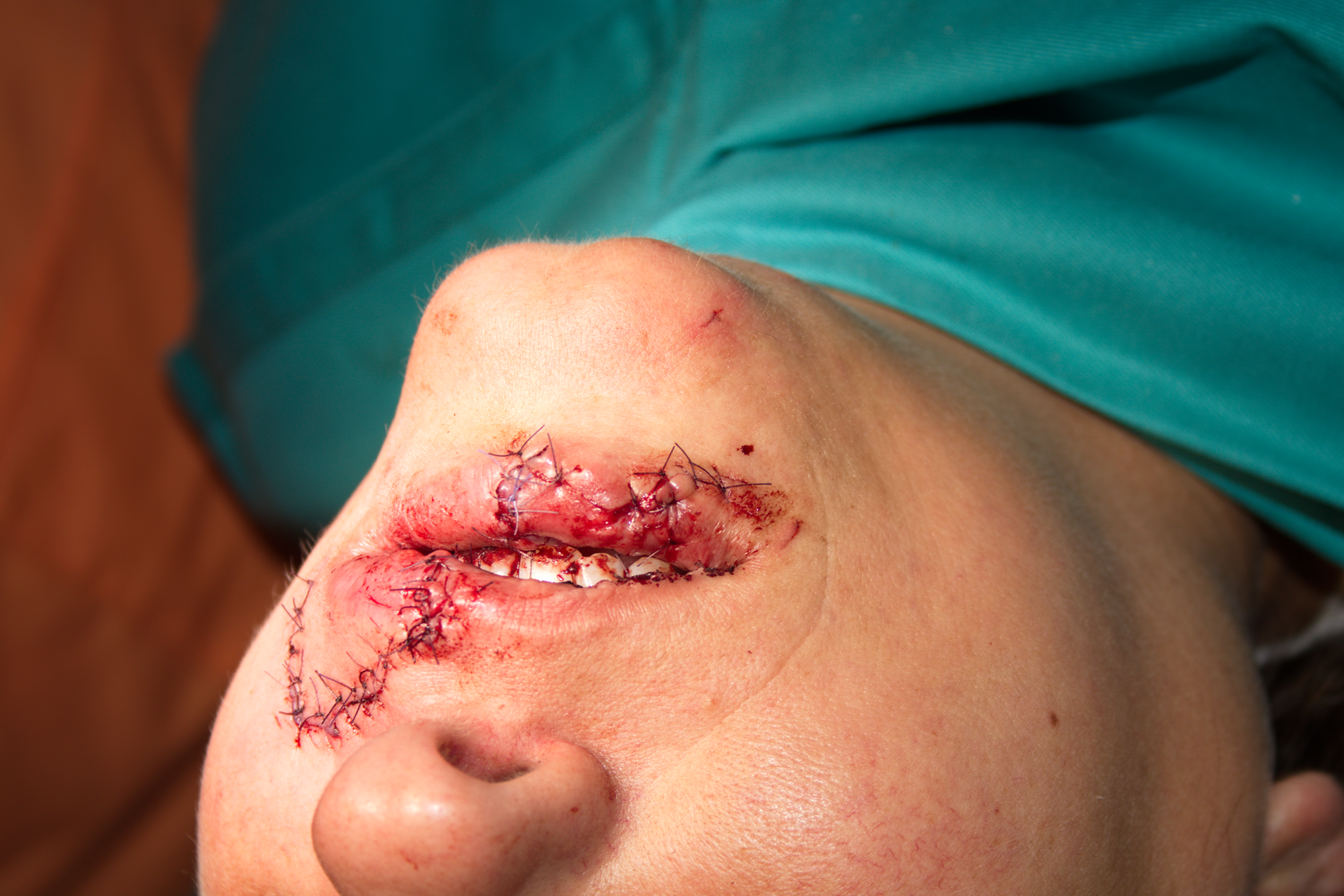
Между двете порезни рани се наблюдава един по-тесен участък, който е застрашен от некроза. В случая опасността от това е малка - кръвоснабдяването в лицево - челюстната област е отлично, и не на второ място, основата под тази кожа представлява здрава субдермална съединителна тъкан, която само няколко часа преди хирургичната обработка е била в отлично състояние. Съвсем различна би била ситуацията при некротична повръхност под кожата - например увредена от физичен или химичен агент - съответно топлина или киселина или основа. Тогава опасността от увреждане на надлежащата кожа нараства многократно.
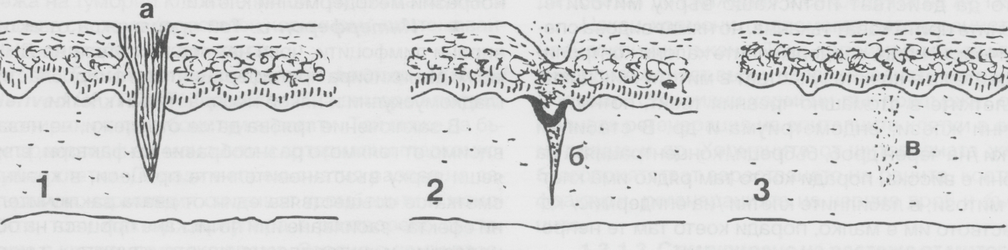
Когато причиненият от травмата дефект е малък, няма некроза или инфектиране на открити тъкани и краищата се доближават един до друг, последва бързо и пълно възстановяване - зарастване per primam intentionem (първично зарастване). То се наблюдава най-вече при порезни рани или при правилно осъществен хирургичен достъп. Когато раната е със значителна загуба на тъкан или има раздалечени краища, то раневият дефект се изпълва постепенно от гранулационна тъкан, която впоследствие епителизира и цикатризира. Не се наблюдава регенерация на увредените костни придатъци - космени фолкули, мастни и потни жлези. Зарастването в тези случаи е вторично - per secundam intentionem. Крайният резултат от това може да се демонстрира с незначително или по-изразено образуване на цикатриксиална тъкан. Основният механизъм на заздравителния процес обаче е еднакъв и при двата типа процеса, т.е. различията при зарастването са количествени, а не качествени.
При порезни рани, хирургични разрези и други загиват малко количество епителна и съединителна тъкан. Заздравяването протича в няколко етапа: веднага след нараняването се формира тесен кратер с равни ръбове, който бързо се изпълва с кръв и фибрин, които се изливат от разрязаните кръвоносни съдове. Повърхностният слой на образувалия се съсирек дехидратира, изсъхва и се получава круста (коричка), която покрива раната. Около два или три часа след нараняването се развива остра възпалителна реакция с много левкоцити в ексудата. Около 24 часа след травмата епителните клетки от краищата на раната започват да мигрират и навлизат в съсирека. По този начин те се разпространяват под крустата и по ходовете, образувани от шевовете. Пролиферацията е за сметка на базалните клетки и тези от пиело - себацейните структури. Отначало пропълзяващият епител е тънък, с дебелина 1 - 2 мм. Постепенно чрез пролиферация и диференциация той достига нормалния си вид. Растящите от двата срещуположни края на дефекта епителни клетки се срещат и до 48 часа след нараняването раната е покрита от непрекъснат епителен слой.
При различните методи за костна пластика в лицево - челюстната област и особено в имплантологията е налице една важна характерна особеност на оздравителния процес, която трябва да се има предвид. Както вече стана въпрос, по хода на шевния материал проникват епителни клетки в дълбочина. Същият процес се наблюдава и по хода на разреза; още по-негативен ефект по отношение на костната регенерация има и проникването на хранителни остатъци и микроорганизми от устната кухина. Затова винаги е необходимо при каквато и да е костна пластика зоната на трансплантата да бъде изолирана от бариерна мембрана - колагенова мембрана, концентрирани растежни фактори, плътно титаново фолио, нерезорбируема тефлонова мембрана или различни комбинации от изброените материали. В първите години на развитието на методи за костна пластика е била въведена колагеновата мембрана; тя все още намира широко приложение, тъй като оцелява за период от порядъка на три седмици до месец и повина. След това мембраната се резорбира, но за този период над дефекта вече има образувана здрава епителна и периостална бариера, която не позволява на никакви субстанции да проникнат в дълбочина.
Около три дни след нараняването в дефекта навлизат макрофаги, лимфоцити и моноцити, които със своите лизозомни ензими спомагат за разрушаването на съсирека. Започва пролиферация и миграция на фибробласти, миофибробласти и капиляри. Първоначално капилярите нямат базални мембрани, което спомага за излива на богата на протеини плазма в тъканния дефект. Около пет дни след нараняването вече има формирана гранулационна тъкан в пространството на инцизията; тя ограничава проникването на епителни клетки в дълбочина, а тези, които са проникнали дегенерират и се резорбират. Ако оперативното поле е изолирано с мембрана от концентрирани растежни фактори (тя оцелява около 7 дни) обикновено при малък размер на дефекта изолацията е адекватна, още повече че тези фактори са белтъчни молекули, които имат значителен стимулиращ ефект по отношение на оздравителните процеси. Още по-добра е комбинацията от колагенова мембрана и концентирани растежни фактори или такива фактори с незорбируема тефлонова мембрана.
Фибробластите продуцират екстрацелуларни матриксни протеини и колаген тип 3. Образуват се колагенови фибри, които се разполагат напречно на раневите ръбове и по този начин към седмия ден ръбовете се съединяват. Около 14 дни след нараняването количеството на левкоцитите и капилярите намалява, а се увеличава това на фибробластите и колагеновите влакна. Колаген тип 3 се замества от колаген тип 1, като се увеличава силата на опъване в раната. Еластичните фибри се формират по-късно от колагеновите. През третата седмица след травмата може да се разрастнат сетивни нерви, които обаче не образуват специализираните нервни структури като телца на Пачини. Първоначално цикатриксът е надигнат над кожата и има червен цвят. Около 30 дни след нараняването цикатриксът става блед като резултат от деваскуларизация и се разполага на нивото на кожата. В зависимост от механичните изисквания и функционалната натовареност на областта се извършва ремоделиране на колагена - процес, който отнема различно дълъг период от време, но изисква поне няколко месеца.
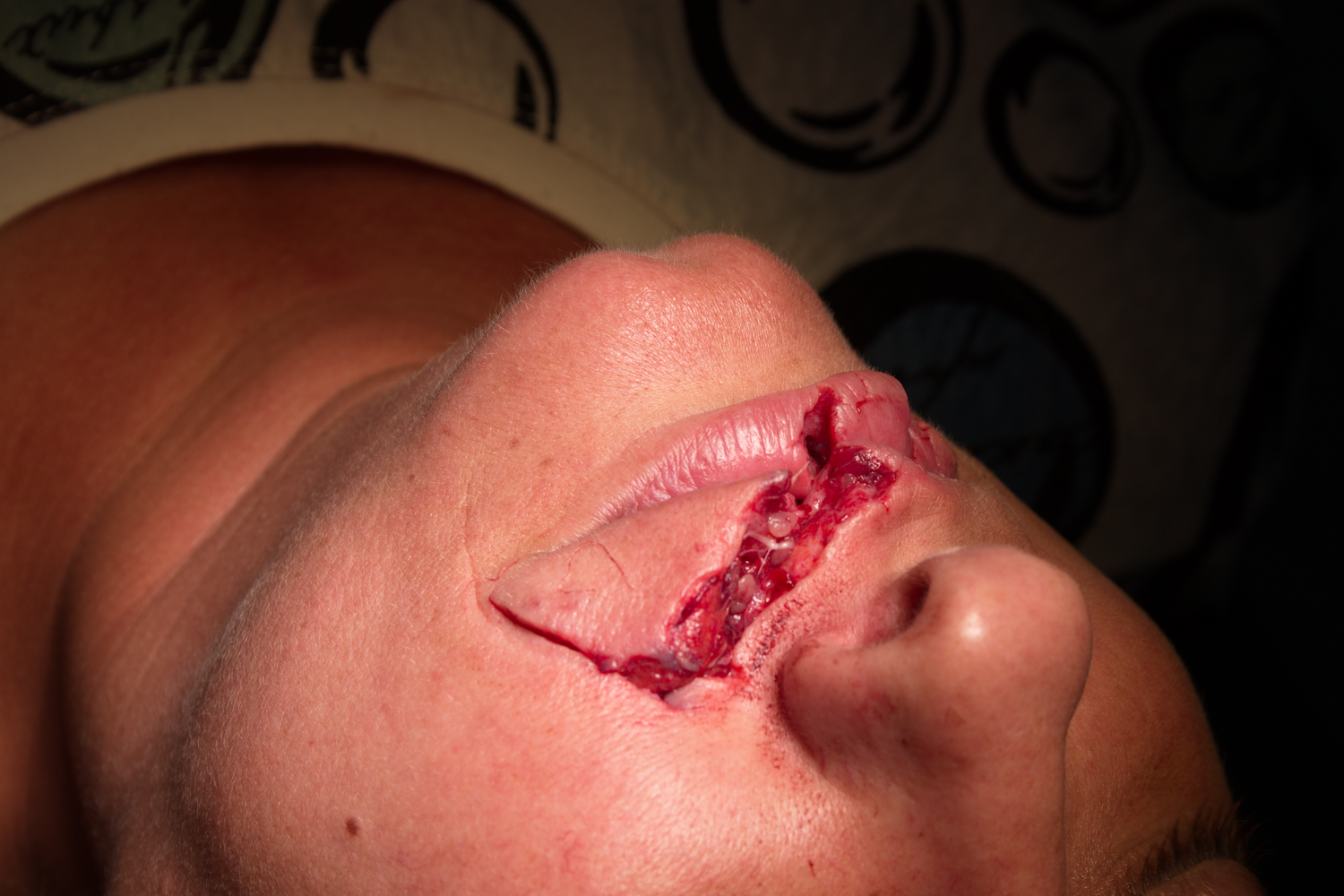
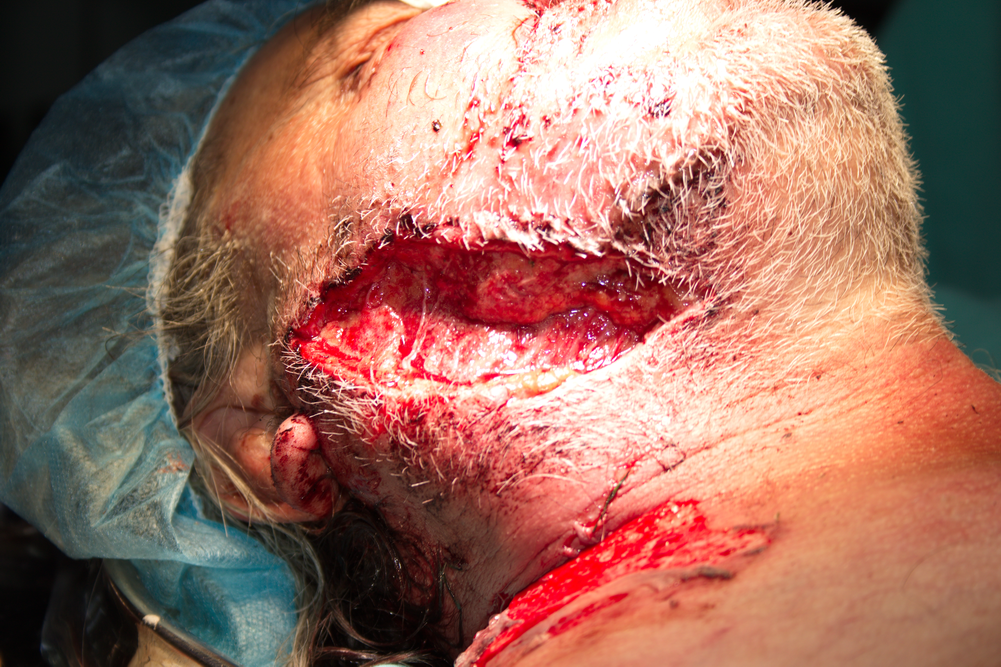
Снимка на рана от ухапване от куче - vulnus morsum canis. В много случаи диагнозата за етиологичния фактор на травмата се поставя единствено на база анамнестични данни - чисто клинично не е възможно да се определи какъв е травмиращият агент, който е наранил меките тъкани. Това е от значение при изготвянето на съдебномедицински експертизи, при които най-честите въпроси са дали може да се определи броят и силата на нанесените удари, както и видът на травмиращия агент. Най-общо при размачкване на тъканите етиологичният фактор е тъп предмет, а при разкъсване - остър предмет, с което обикновено се изчерпва възможността за даване на заключения. Така например горната рана би могла да е предизвикана както от ухапване от куче, така и от пътно - транспортно произшествие, при което стъкла и други остри предмети биха могли да разкъсат горната устна на пациента.
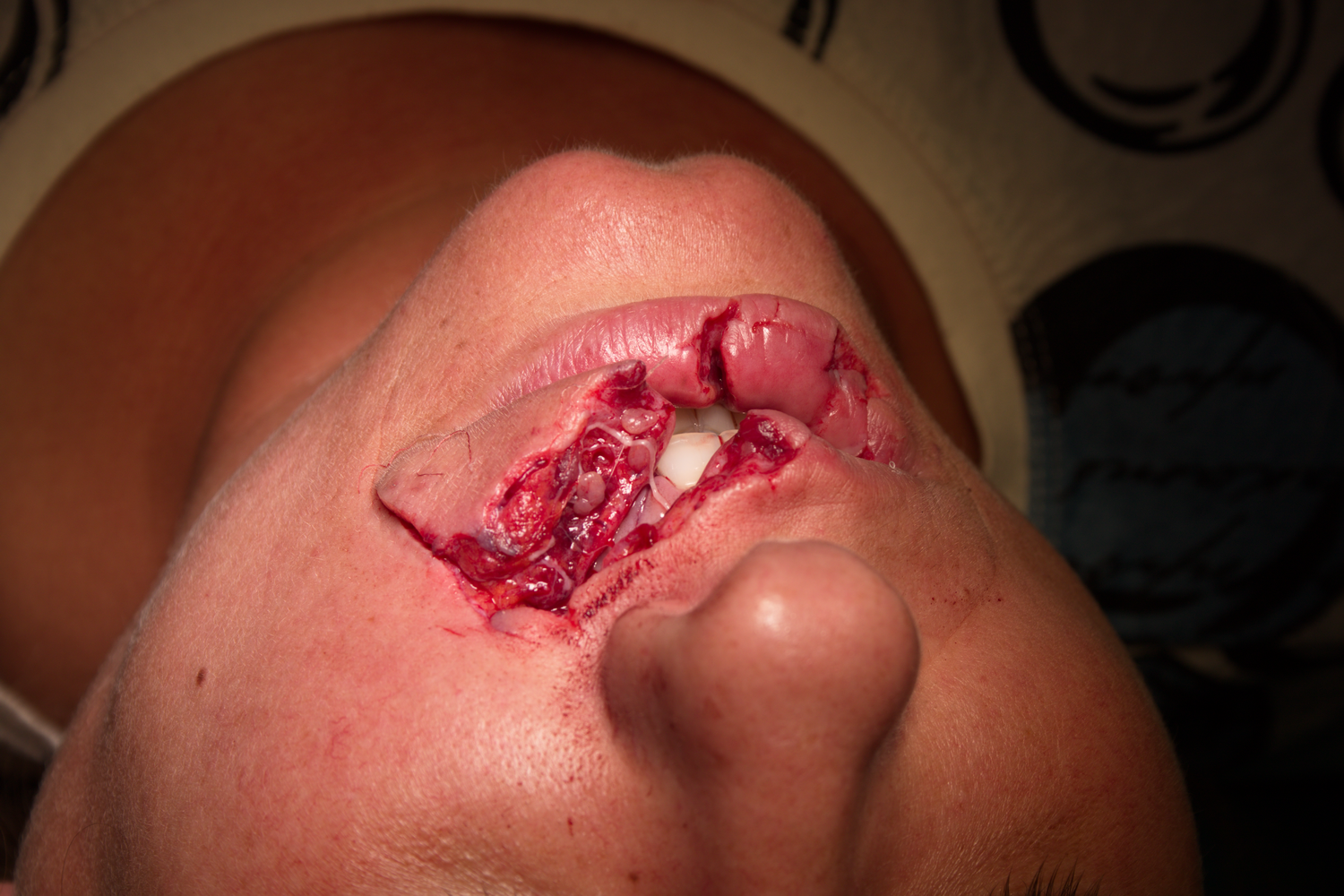
Фрагмент от меките тъкани на горната устна, който е почти изцяло отделен от останалите тъкани. Фрагментът има триъгълна форма и е прикрепен единствено с единия ъгъл на тръгълника към устния ъгъл. В много случаи пациентите дори донасят подобни фрагменти в ръка - при което се налага пришиването им към тъканите като свободен кожен и мускулен трансплантат. Поради доброто кръвоснабдяване на тъканите в лицево - челюстната област подобни оперативни намеси са почти винаги успешни; по коренно различен начин стоят нещата в областта на кожата на гърба, корема и крайниците - там кръвоснабдяването е лошо и рискът от некроза на меките тъкани е значителен. Решаващо е времето за обработка на раната - ако се пристъпи към зашиване няколко часа след травмата, е много вероятно да протече безпроблемен заздравителен процес. Ако се изчака 24 часа, при лицево - челюстната област е възможно да настъпи оздравяване, но при крайниците прогнозата се влошава. При отлагане на обработката до 48 - 72 часа (поради трудности с транспортирането на болния) прогнозата се влошава още повече - дори и в лицево - челюстната област оперативната интервенция е много вероятно да бъде неуспешна. При порезни и разкъсни рани с единична ранева линия без тъканен дефект започва начална епителизация и е възможно спонтанно оздравяване, макар и с груб цикатрикс.
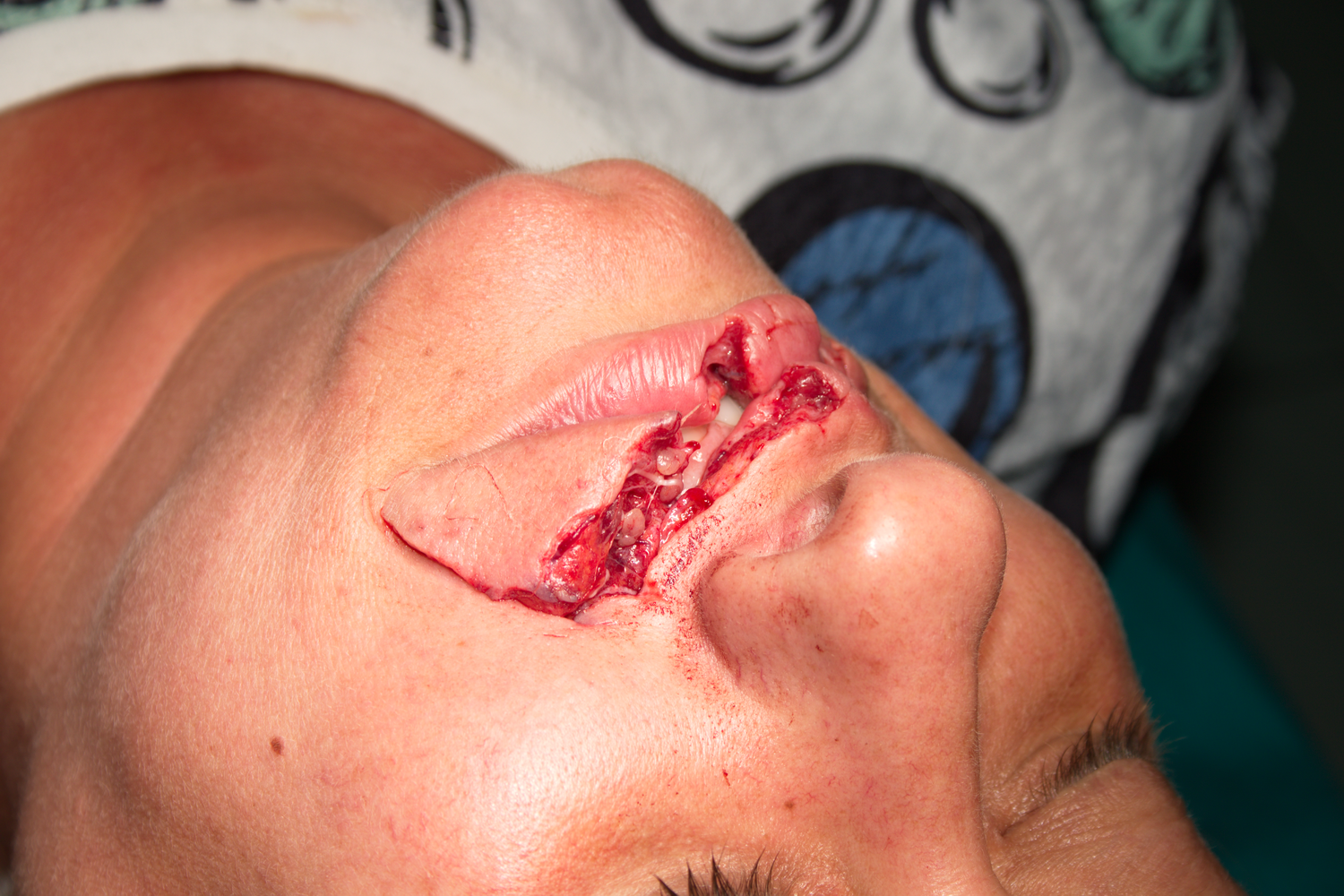
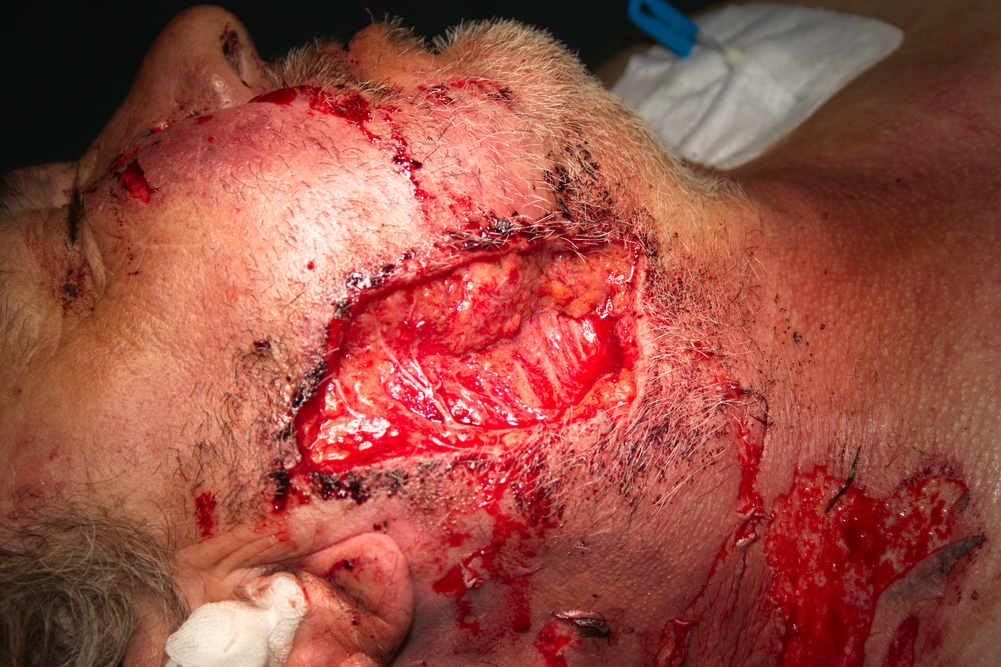
Снимка на раната от ухапване от куче. Добре се вижда ходът на травмиращия агент - вероятно дългият и остър кучешки зъб на пинчера, който е разкъсал долната устна и в много по-голяма степен - горната устна. Виждат се мускулни влакна, мастни подкожни жлези и тънки нервни влакна - бялата нишка в пределите на горната устна. Нервните влакна са двигателни от състава на лицевия нерв, който инервира кръговия мускул на устата (m. orbicularis oris). При съединяване на мускула се наблюдава плътна фиброза без функционален дефект - болният движи устната си безпроблемно. Въпреки че има прекъсване на двигателни нервни влакна (които се възстановяват трудно), от съседни участъци прорастват нервни клонове и реинервират мускула. Този процес е доста по-бърз при терминалните нервни клончета, докато при срязване на централния двигателен ствол регенерацията може да се осъществи само при неговото зашиване с много тънък шевен материал под микроскоп - 10/0 или 11/0.
Адаптация на ръбовете на раната и зашиване. В зависимост от дълбочината на нараняването шевът може да бъде еднослоен или многослоен. При рани на устните в пълна дебелина, както е в този случай, се получава най-добър постоперативен резултат при трислоен шев. Мускулният слой се зашива с конец 3/0 или 2/0, кожата - с 5/0 или 6/0, а лигавицата интраорално - с 4/0. Добрата адаптация и плътното зашиване на мекотъканния дефект водят до отличен оздравителен процес - и тук от ключово значение има първичната стабилност. Провеждани са различни проучвания относно разстоянието между всеки два съседни конеца - колкото по-малко е това разстояние, толкова по-добра е първичната стабилност на раневите ръбове. При добре фиксирани ръбове епителните клетки бързо пролиферират, формират мостчета от мека тъкан между двата края на раната и така дефектът се възстановява. Ако двете повърхности на раната са подвижни, при всяко раздвижване тези епителни мостчета се разкъсват и съответно заздравителният процес се нарушава. Допълнително влияние оказва и кръвоснабдяването - при по-гъсто разположени шевове то се нарушава и съответно епителизацията се забавя. Клиничните наблюдения на различни автори са установили че оптималното разстояние между два конеца е 2 - 2.5 мм. при шевен материал 5/0 или 6/0; при по-дебел шевен материал разстоянието трябва да бъде по-голямо, макар че 4/0 или 3/0 се използват по-рядко за кожни шевове. Тези стойности са валидни за лицево - челюстната област - при кожата на гърба, крайниците и коремната област кръвоснабдяването е по-лошо и разстоянието трябва да бъде 3 - 3.5 милиметра.
Съществува една обективна методика за определяне на скоростта на заздравителния процес - тя е приложима повече при ятрогенно причинени наранявания (срязване на тъканите с цел осигуряване на оперативен достъп), но може да се прилага и сравнително успешно при порезни рани. При разкъсни рани методът не може да оцени толкова обективно оздравителния процес. Касае се за следното: при единична разрезна линия се проследява на кой следоперативен ден тази линия изчезва и се превръща в гладка кожна или лигавична повърхност. При разстояние между съседните конци от порядъка на 2 - 2.5 милиметра това се случва най-бързо - на шести или седми постоперативен ден. При по-гъсти шевове оздравителният процес се забавя именно поради компресията и съответно по-лошото кръвоснабдяване на оперативното поле. Тогава линията се проследява до осми - девети ден и повече. При по-рядко поставени конци оздравителният процес също се забавя, като допълнителен неблагоприятен фактор е формирането на по-дебел и груб цикатрикс - поради разкъсването на епителните мостчета между двата раневи ръба се стимулира допълнителното разрастване на съединителна тъкан от подлежащите мекотъканни слоеве и това в крайна сметка уплътнява цикатрикса. Разбира се, тези срокове на оздравяване са ориентировъчни; това са усреднени стойности и изключително зависят от индивидуалната реактивност и общия здравен статус на организма. В момента, в който не може да се проследи разрезната линия, е необходимо незабавно да се премахнат конците - те вече са изиграли своята рола и стават повече източник на инфекция. Дори и раната да е зашита с резорбируеми конци, винаги е по-добре те да се свалят - тъй като при разпада си задържат кожни секрети, влага от околната среда и от подлежащите слоеве, което е идеална хранителна среда за развитието на бактерии.
Обработката на меките тъкани е приключена. Няколко часа след това раневата линия се покрива с кръвни коагулуми и започват началните процеси на епителизация. При устната лигавица е възможно да се яви плака и фибринозен налеп. Почистването на този налеп и особено на хранителните остатъци силно ускорява заздравителния процес. Върху кожните рани се поставя тънка превръзка, която поне през първите 48 - 72 часа е нормално да бъде напоена с единични капки кръв. Превръзката се сменя всеки ден в началото и веднъжа на два дни на четвъртия - петия ден след обработката. След свалянето на конците е необходимо раната да бъде открита - така тя се почиства много по-добре, отколкото ако е под превръзка. При рани в устната кухина превръзки не се поставят. Възможно е да се извършва периодично почистване с кислородна вода - тя премахва налепите и замърсяванията и това силно ускорява процеса на епителизация.
Дълбока порезна рана, получена в резултат на пътно - транспортно произшествие. Счупеното предно стъкло на автомобила прорязва бузата на болния и навлиза дълбоко в подлежащата мускулатура. Вижда се повърхностен клон на лицевия нерв - зигоматична група на крайните разклонения към мимическите мускули. Липсва функционален дефект - болният движи безпроблемно устния ъгъл откъм засегнатата страна, което говори за запазена проводимост на нервните влакна.
Повърхностни клонове на лицевия нерв
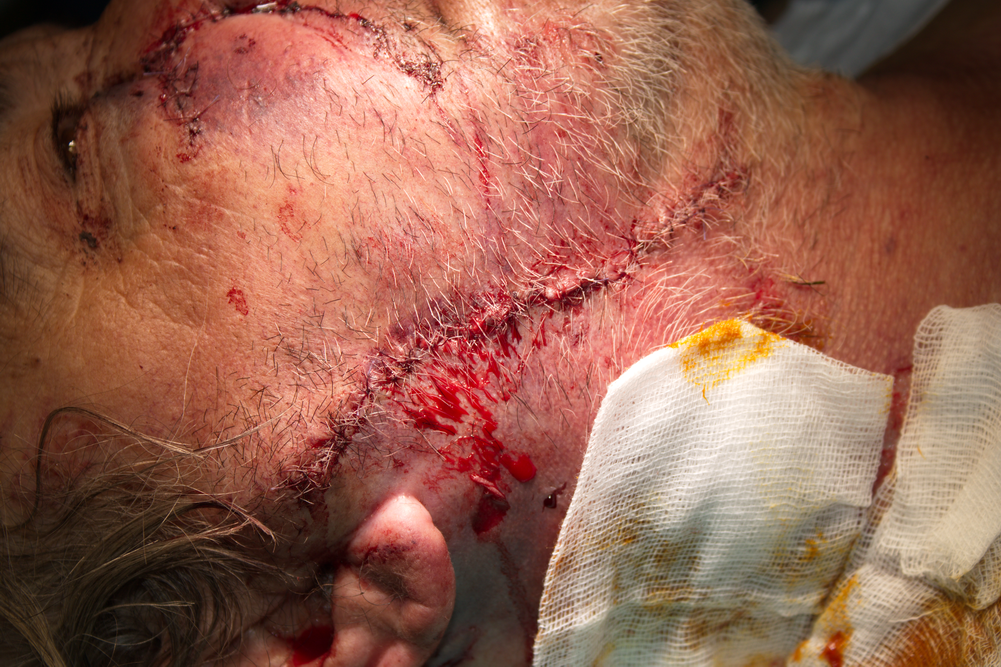
Въпреки че размерът на раната предполага наличието на тъканен дефект, подкожните тъкани се събраха с помощта на няколко шева и след това кожата се заши безпроблемно. Така са осигурени условия за първично зарастване на раната, описано по-подробно долу. В подобни случаи е удачно приложението на антибиотична терапия, тъй като раната е стояла отворена към външната среда за период от 24 часа и има опасност от инфекция. Плътното обшиване на подкожните слоеве до голяма степен предпазва от образуване на големи хематоми, но все пак е удачно поставянето на студен компрес върху кожата за период от 36 - 48 часа, след което се поставя топъл компрес. Повече информация за постоперативния период...
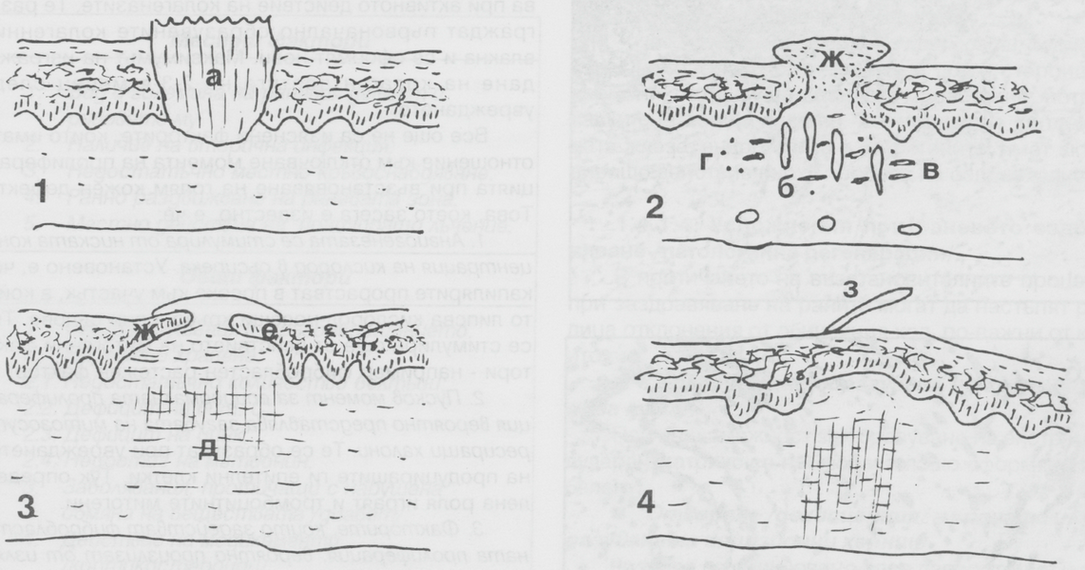
При рани с наличие на тъканен дефект се стига до вторичен заздравителен процес - този процес е показан графично на горната схема. Често се стига до обезобразяващ белег; цикатриксът е с неправилна форма, понякога е плосък (двуизмерен), а понякога е триизмерен - надигнат над околните тъкани или проникващ на голяма дълбочина субдермално. Този процес е по-продължителен в сравнение с първичното зарастване и възпалителната реакция е много по-силно изразена. При такива рани заздравителният процес преминава също през няколко етапа. Веднага след нараняването дефектът се изпълва с кръв, излязла от разкъсаните кръвоносни съдове, и фибрин, което води до образуването на съсирек. Често поради дехидратация повърхностният слой на съсирека изсъхва и се образува круста, самият той се стабилизира, като фибронектинът се свързва с фибрина с помощта на ензим трансглутаминаза и фактор 13 от каскадата на кръвосъсирването. Крустата всъщност представлява биологична превръзка, която организмите в хода на еволюцията са започнали да изграждат с цел защита на подлежащите тъкани докато трае заздравителният процес. При формиране на такива корички върху раните те не бива да се премахват силово, а следва да се изчака те да изпаднат спонтанно.
Следва интензивна възпалителна реакция с миграция на левкоцити, моноцити и лимфоцити. Чрез активиране на фибринолизата и с помощта на лизозомни ензими тези клетки допринасят за фагирането на фибрина и некротичните материи. На първия и втория ден след нараняването епителните клетки от раневите ръбове започват да пролиферират и мигрират, като образуват слой (език на хирургичен жаргон), който разраства под некротичните материи и крустата. Отначало епителният слой е тънък - има само 2 или 3 реда клетки, като след покриване на дефекта се формират нормалните епителни слоеве, но без образуване на папили. Пролиферацията на епителните клетки зависи от адекватното образуване на гранулационна тъкан под епитела. Няколко дни след нараняването от ръбовете на раната започва проникване на капиляри и фибробласти. Съдовете имат тънки стени с повишена пропускливост, от които стени лесно мигрират левкоцити - те спомагат за отстраняването на инфекциозните агенти. Фиброваскуларната тъкан изпълва раната, докато епителът расте и се опитва да покрие нейната външна повърхност. Ако епителизацията е забавена (например при инфекции), гранулациите излизат над раневата повърхност. При по-възрастни пациенти обменните процеси са доста забавени и дори и при липса на инфекция заздравителните процеси са значително по-бавни - това следва да се има предвид при лечението на травми на меките тъкани при такива пациенти. В много случаи белегът след вторично заздравяване на раните изисква допълнителна хирургична корекция - изсичане и пластика с тъкани по съседство, рядко пластика с отдалечени тъкани.
Фибробластите заместват детритната материя с основно вещество и колаген. Протеогликаните и колаген тип 3 се свързват избирателно към фибронектина и осигуряват сила на напрежение в раната. Постепенно фибринът от съсирека се лизира. На мястото му се образува гранулационна тъкан, представена от капиляри, левкоцити, фибробласти и произведените от тях субстанции и лимфоцити.
Гранулационната тъкан постепенно обеднява, т.е. губи своите фагоцити, натрупва се повече колаген и тъканта се превръща във фиброзна. Пролифериращите епителни клетки от двата края се срещат в центъра на дефекта. Те спират хоризонталния си растеж поради контактно инхибиране. Обезводненият и свит горен пласт на съсирека, служил като временен защитен филм над пролифериращия епител, пада сам, когато целостта на епитела под него се възстанови. Фиброзната тъкан първоначално съдържа голямо количество гликопротеини, вода и млад колаген, който е мек и нестрииран. С напредване на времето протеогликаните, фибронектинът и колаген тип 3 намаляват. Колагеновите фибри стават все по-плътни, стриирани и здрави, а колаген тип 3 се замества от колаген тип 1 и се формира цикатрикс. В по-късните етапи на заздравителния процес могат да се формират и еластични влакна. След първоначалното оздравяване в раната се установява сила на напрежение (опъване). Тя действа за период от порядъка на месеци, след което съдържанието на колаген е достигнало максимума си. Колкото по-голям е размерът на дефекта, толкова по-изразени са силите на тегелене и съответно оплакванията на пациента са по-големи. С течение на времето започва мобилизация на тъканта и колагеновите нишки се преориентират в зависимост от посоката на силите. Процесът се осъществява под активното въздействие на колагеназите. Те разграждат първоначално образуваните колагенови влакна, след което се оформят нови. Максимумът на изграждане на колаген достига до 2 - 3 месеца след нараняването.
Характерна особеност на оздравителния процес на големи рани е контракцията на раната - намаляването на нейната площ и обем в триизмерното пространство. За период от 4 - 6 седмици се наблюдава редукция на обема в рамките на 5 - 10 %. Основна роля в този процес имат миофибробластите, които могат да се контрахират. Ако на късен етап започне хипертрофия на цикатрикса с различна по сила локална възпалителна реакция, се говори за келоид. Келоидът е възможно да отзвучи спонтанно, понякога изисква локално или общо приложение на кортикостероиди, които да подтиснат реактивността на организма. В редки случаи се налага хирургична корекция на келоида.
В заключение трябва да се спомене че при механични травми няма как да се предвиди действието на травмиращия агент и последиците по отношение на меките тъкани са непредвидими. Доста по-различно стоят нещата при ятрогенни травми - разединяване на меките тъкани с цел да се получи достъп до процеси в дълбочина, които процеси подлежат на оперативна интервенция. В такива случаи винаги хирургът трябва да се стреми да осигури условия за първичен заздравителен процес, тъй като кожата и лигавиците представляват най-сигурната превръзка за подлежащите тъкани и изолират организма най-добре от увреждащите фактори на околната среда.